|
UNIVERSITATEA DE MEDICINA SI FARMACIE " IULIU HATIEGANU" CLUJ-NAPOCA
FACULTATEA DE ASISTENTI MEDICALI LICENTIATI
LUCRARE DE DIPLOMA
ROLUL ASISTENTEI IN INGRIJIREA PRE SI POSTOPERATORIE A PACIENTELOR CU MASTECTOMIE RADICALA IN CANCERUL DE SAN
PARTEA TEORETICA
1.1 INTRODUCERE
Cancerul glandei mamare este ce-a mai frecvent malignitate la femei, mai ales in tarile europene, fiind cea mai frecventa cauza de deces prin cancer la femei.
Ameliorarea controlului cancerului glandei mamare se poate obtine printr-un
diagnostic precoce in stadiile clinice curabile cu procent maxim de vindecare.
Diagnosticul activ de depistare a cancerului glandei mamare este deosebit de important. Diagnosticul precoce al cancerului de san poate fi obtinut prin trei procedee: educatia sanitara si informatia populatiei feminine,autopalpare si screning-ul mamografic.
Informatia sanitara a populatiei feminine determina femeia sa se prezinte la medic mai repede daca observa un semn clinic la nivelul sanilor. Modificarea comportamentului populatiei poate contribui la diminuarea dimensiunii tumorii mamare in momentul diagnosticului.
Incidenta cancerului mamar privita global este in crestere. Ea variaza pe glob intre 10 si 70-90/ 100.000.In Romania se cifreazain jur de 20/100.000.Daca ne referim la varsta la care apare cancerul mamar, frecventa maxima se inregistreaza in premenopauza. Se considera ca o femeie din zece va suferi la un moment dat,pe parcursul vietii, de cancer
mamar.
Ingrijirea pacientelor cu cancer mamar este importanta , dar mai importanta este profilaxia cancerului , care consta in educarea pacientelor de a se prezenta cat mai devreme la medic , pentru ca boala sa fie descoperita in faze incipiente.
Perceperea maladiei ca o experienta fatala conduce deseori la adoptarea unei atitudini passive si resemnate de aceea rolul echipei de ingrijire este de a furniza date cat mai exacte despre boala canceroasa cat si despre prognostic , care este cu atat mai bun cu cat prezentarea la medic se face la primele semen de suspiciune .
Raspunderea fata de viata si sanatatea pacientei este imporatanta , de aceea constiinta profesionala ocupa un loc primordial.Legat de constiinta asistentei medicale , in cazul in care nu se mai poate face nimic , trebuie sa existe sa existe convingerea ca s-a facut totul pentru salvarea pacientei.
Unul din efectele pozitive din viata unei asistente medicale este sa- tisfactiade a vedea schimbarile aparute la paciente , ca se simt bine , ca starea de neliniste a disparut facand loc unei dorinte de viata si a unei bune dispozitii.
O buna stare de sanatate este un drept imprescriptibil al omului.
In spirit traditional viata omului nu are pret.
Scopul acestei lucrari este de a scoate in evidenta particularitatile de ingrijire postoperatorie si modalitatile de reinsertie socio-profesionale a pacientelor.
In activitatea sectiei de chirurgie oncologica asistenta medicala trebuie sa se implice in activitatea sa in educatia pacientelor in ceea ce priveste boala, tratamentul efectuat, reconstructia ulterioara a sanului prin implant de silicon si psihoterapie acordata acestor paciente.
Am intocmit aceasta lucrare cu intentia de a infatisa cunostiintele fundamentale si notiunile de baza legate de cancerul de san ,factorii care intervin in declansarea bolii si modalitatile de depistare precoce al bolii.
Lucrarea de fata a fost intocmita strudiind o vasta bibliografie pentru partea teoretica, iar in partea practica am facut un studiu pe 60 de paciente cu cancer mamar urmarind evolutia postoperatorie a pacientelor cu mastectomie in diferite stadii ale bolii in functie de numarul de zile de spitalizare, operatia in prim timp sau secundar varsta mediul de provenienta ,necesitatea administrarii de Neupogen,necesitatea administrarii de antibiotice, complicatii ale plagii( dehiscenta,necroza)
Evaluarea unei probleme atit de complexe de sanatate publica,cum este cancerul sanului, nu poate avea decit un caracter multidimensional. Este cunoscut faptul ca un fenomen, indeosebi unul patologic, atrage atentia atit prin frecventa cat si prin gravitate.
Primele referiri la cancerul mamar apar in papirusul denumit,,Chirurgical a lui Edwin Smith" scris intre anii 2500-3000i.e.n., iar primul moment terapeutic este atribuit lui Gallen care recomanda excizia tumorii incipiente.
Un moment important in evolutia tratamentului este reprezentant de introducerea mastectomiei radicale, de catre W.S.Halsted in 1882 si Willy Meyer in 1894.
Notiunea de cancer mamar operabil trebuie abordata si prin prisma clasificarii T.N.M.
In mod clasic, cancerul mamar operabil ca prim gest terapeutic apartine stadiilor I si II. Acest lucru trebuie inteles ca o posibilitate si nu ca indicatie absoluta.Tot in functie de stadiu , cancerul mamar poate fi operabil curativ sau paleativ. Incidenta de curabilitatii exista mai ales in stadiile I si II, pe cand cea de paliatie mai ales in stadiile IIIsi IV.
Din punct de vedere strict al tehnicii chirurgicale ,orice cancer mamar este operabil, cu exceptia celor care au tumoara invadanta in peretele toracic si /sau metastaze ganglionare invadante in structurile vasculonervoase ale axilei.
Evaluarea cat mai precisa a patologiei geografice a cancerului sanului obliga la precizarea a doi parametrii de ordin epidemiologic:morbiditatea si mortalitatea.
Morbiditatea ,se refera la numarul cazurilor de boala la o populatie data si are doua laturi: incidenta si prevalenta . Morbiditatea prin cancer de san cunoaste variatii geografice largi fiind mult mai mare in tarile industrializate comparativ cu tarile defavorizate economic.
Incidenta cuprinde numarul cazurilor noi de boala inregistrate pentru prima data, intr-un interval de timp determinat raportat la 100.000 de locuitori.
Mortalitatea , aspect ,,terminus" al morbiditatii, se refera la numarul de decese, dintr-un an, prin cancer al sanului raportat la 100.000 femei de toate varstele din teritoriul studiat.
Mortalitatea prin cancer al glandei mamare este de asemenea crescuta, cancerul glandei mamare fiind cea mai frecventa cauza de deces prin cancer la femei. Mortalitatea prin cancer mamar cunoaste o crestere continua in ciuda progreselor facute in diagnosticul si tratamentul cancerului mamar.
In tara noastra cancerul de san este prima cauza de mortalitate prin cancer la femei fiind de 20,31 la 1000.000 femei fata de colul uterin de 13,33 la 100.000 femei.
Tendintele mortalitatii sunt extrem de variate in functie de tara la care ne referim. In majoritatea statelor slab dezvoltate mortalitatea creste in paralel cu incidenta cancerului mamar. In S.U.A. mortalitatea este stabila in ultimele decenii,in ciuda cresterii constante a incidentei. Cauza ar putea fi aparitia unor forme mai putin agresive de cancer mamar, dar mai probabil este vorba de descoperirea bolii in faze mai timpurii si de o crestere a eficacitatii terapeutice.
Un factor de gravitate al bolii este dat de procentul crescut de cazuri in jurul varstei de 50-55 de ani, atingand femei in plina activitate familiala, sociala si profesionala.
Sanul este o glanda de origine ectodermala si este strans legat de functiile organelor genitale. Dezvoltarea ei incepe in a cincea saptamana de viata intrauterina din creasta mamara si ia sfarsit in a 42-a saptamana.
Dupa nastere urmeaza o perioada de involutie care se mentine pana la pubertate, cand sub influenta secretiei hormonale ovariene sanul incepe o noua perioada de dezvoltare. Estrogenii stimuleaza cresterea epiteliului ductal din care se dezvolta viitorii lobuli mamari. Odata cu aparitia ciclurilor ovulatorii incepe secretia de progesteron care alaturi de estrogeni determina aspectul final al ductelor,lobulilor si alveolelor.Tot in acest timp are loc si evolutia stromei si a tesutului adipos periglandular.
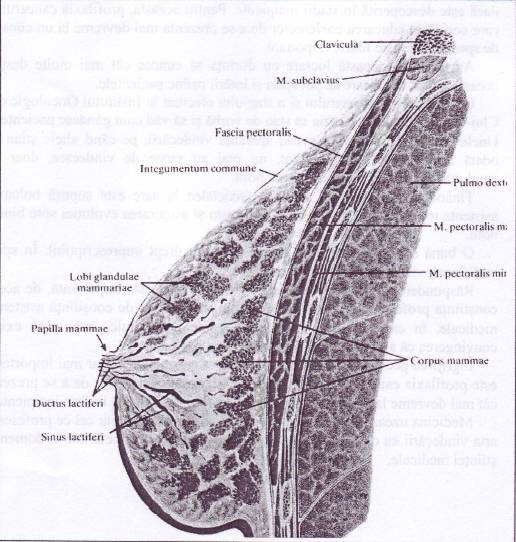
Pentru localizarea mai precisa a tumorii, sanul a fost impartit in cinci cadrane sau diviziuni anatomice astfel: linia verticala mediomamelonara impreuna cu orizontala ce trece de asemenea prin mamelon, determina patru cadrane: supero-intern, infero-intern, supero-extern si infero-extern. O linie circulara la I cm de marginea areolei delimiteaza cadranul central. Tumorile care depasesc unul din cadranele mentionate si pentru care nu se poate stabili in mod exact punctul de plecare, vor fi atribuite cadranului in care este situata cea
mai mare parte a tumorii.
VASCULARIZATIE
Sangele venos este drenat de catre reteaua venoasa superficiala si reteaua venoasa profunda.
Reteaua venoasa superficiala este situata subcutanat si formeaza in jurul areolei cercul anastomotic Haller, se varsa in venele superficiale ale regiunii vecine, indeosebi catre baza gatului si in final in venele jugulare.
Reteaua venoasa profunda colecteaza sangele de la glanda si peretele toracic, varsandu-se medial in vena mamara interna. Elementele neoplazice pot sa ajunga in teritoriul cav pe trei cai venoase, si anume:
a) pe calea venelor perforante trec in mamara interna, de aici in trunchiul brahicefalic si apoi in cava superioara.
b) pe calea venei axilare si in continuare a venei subclaviculare si a trunchiului brahio-cefalic, iar de aici in cava superioara.
c) pe calea venelor intercostale, care se anastomozeaza, cu venele vertebrale, ajung in venele azygos si de aici in cava superioara.
In continuare, eventualele celule neoplazice trec din sistemul cav in inima dreapta si ajung in primul filtru: filtrul pulmonar. Acest filtru poate fi scurtcircuitat pe calea venelor vertebrale si a plexului venos Batson, care fiind lipsit de valvule permite celulelor maligne sa emigreze impotriva curentului si sa nideze in oasele bazinului, coloana vertebrala etc.
Limfaticele glandei mamare ajung la urmatoarele grupe regionale de Iimfoganglioni axilari (principali), subclaviculari si toracici interni.
Pentru drenajul limfatic s-au descris doua cai principale si mai multe accesorii.
Calea principala axilara dreneaza limfa din intregul san prin intermediul a doua trunchiuri colectoare: unul lateral care aduna limfa din jumatatea superioara a sanului si unul medial, care aduna limfa din jumatatea inferioara.Ambele colectoare se indreapta catre ganglionii axilari.Calea principala mamara interna dreneaza partial limfa din cadranele
interne si centrala al sanului.
Caile accesorii:
calea accesorie transpectorala
calea accesorie retropectorala
calea accesorie presternala
calea retrosternala sau substernala
Calea descrisa de Gerota, formata din trunchiuri limfatice care pleaca din portiunea inferointema a sanului, insotind vasele epigastrice superioare si perforand fascia si muschiul drept abdominal, pentru a se varsa in ganglionii cardiei si cei situati in ligamentul falciform, explicand insamantarile ganglionare intraabdominale pe aceasta cale.
1.5 EPIDEMIOLOGIE
Cancerul de san este o problema majora. de sanatate publica ce priveste intreg mapamondul. In cea mai mare parle a Europei, in America de Nord, Australia si Noua Zeelanda., cancerul mamar este cel mai frecvent cancer la femei si de asemenea reprezinta cea mai frecventa cauza de deces la femeile cu varsta cuprinsa intre 35 si 54 de ani. Incidenta cancerului mamar este in crestere in intreaga lume din cauze incomplet elucidate. S-a raportat o crestere de 3% pe an a frecventei cancerului mamar. Aceasta s-ar datora pe de-o parte cresterii programelor de screening si a detectarii in stadii incipiente, iar pe de
alta parte imbatranirii populatiei. Rata mortalitatii a ramas iin general neschimbata in ultimii 50 de ani in pofida imbunatatirii tratamentului si a depistarii in stadii incipiente.
In 1996, numai in SUA au fost aproape185000 cazuri de cancere de san extins, cu 46000 de decese. In Romania cancerul mamar ocupa locul al Il-lea ca rnortalitate , dupa bolile cardiovasculare si inaintea celor ale aparatului respirator si a accidentelor, dar ocupa locul I in ceea ce priveste mortalitatea prin tumori maligne la femei. Potrivit unor estimari, pana in anul 2010 vor fi diagnosticate anual, in toata lumea, circa un million de noi cazuri de cancer de san.
Incidenta cancerului mamar legata de varsta cunoaste un maximum la grupele de femei care premerg menopauza si in postmenopauza., fenomen legat de perturbarea echibrului hormonal. Apare foarte rar sub 20 de ani, dar peste aceasta varsta incidenta creste progresiv odata cu varsta, atingand o valoare maxima intre 45-50 de ani, si la o a doua grupa de varsta intre 55-60 de ani.
1.6 ETIOLOGIE SI FACTORI DE RISC
Sexul este cel mai important factor de risc pentru aparitia cancerului mamar. Propotia cancerelor mamare aparute la femei, fata de barbati este de 100:1, deoarece acestea au mai multe celule mamare ce sunt expuse constant efectului promotor de crestere a hormonilor feminini. Pentru aceasta, restul factorilor de risc vor fi discutati in legatura cu cancerul mamar aparut la femei.
Factori hormonali. Cancerul de san este o boala hormono-dependenta.Femeile cu ovare nefunctionale, care nu au primit niciodata tratament estrogenic de substitutie, nu fac cancer de san. Mai multe dovezi indica faptul ca hormonii joaca un rol cheie in promovarea bolii.Menarha precoce (inainte de 12 ani) si menopauza tardiva dupa 55 de ani cresc riscul de aparitie al cancerului mamar. Fiecare an de intarziere in aparitia primului ciclu, precum si intarzierea in aparitia ciclurilor regulate duce la o crestere cu pana la20 % a riscului unui cancer mamar.
Numarul mare de sarcini duse la termen si alaptarea la san indelungat
simptomelor de menopauza a dus la cresterea riscului de cancer mamar. De asemenea alte tulburari endocrine asociate tratamentului contraceptiv de tipul hiper sau hipotiroidia cresc relativ riscul de cancer mamar.
Stari precanceroase ale sanului cum ar fi hiperplazia tipica si atipica, metaplazia, displazia, distrofia (boala fibro-chistica) si cancerul lobular in situ sunt leziuni care pot evolua catre un cancer invaziv. De asemenea, tumorile benigne ale glandei mamare (fibroadenomul, adenomul juvenil), papilomatoza juvenila, chistele care au proliferari intra sau perichistice, tumora Phyllodes pot evolua in timp catre un cancer mamar. Existenta unei hiperplazii epiteliale intraductale atipice evolueaza spre cancer mamar in procent de 45 %, in timp ce
mastoza fibrochistica in procent de 3 % la paciente sub 20 de ani, 7 % la paciente sub 35 de ani si in procent de 30% la cele cu varsta peste 45 de ani.
Factori de mediu: iradrierea regiunii toracice mai ales inainte de 30 de ani (bronhoscopiilor repetate sau tratament pentru Boala Hodgkin), traumatisme mamare (mai ales cele mici si repetate), expunerea sanilor la radiatii ultraviolete par a influenta semnificativ aparitia cancerului mamar. De asemenea, o dieta alimenatara bogata in proteine, grasimi si dulciuri fine , prin aparitia obezitalii, creste riscul de cancer mamar. Dieta bogata in grasimi
reduce progesteronul plasmatic intr-o faza de inceput, pentru ca ulterior depresia progesteronului sa se asocieze cu cresterea ponderala. Tesutul adipos in exces favonzeaza transformarea androgenilor suprarenali in estroma. Din Igrupa femeilor obeze, mai predispuse la boala sunt cele la menopauza,deoarece estrogenii rezultati din conversia in exces, actioneaza in sens proliferativ pe un san a carui evolutie era spre hipotrofie si involutie.
Stresul, indiferent de natura lui constituie un factor de risc atat pentru aparitia cancerlui mamar, cat si un factor de agravare a evolufiei acestuia.
Alcoolul a fost inclus in ultima vreme in randul factorilor de risc.
Factori genetici si familiali
receptorii pentru MDGFI ca si pentru alti factori de crestere.
Transmiterea ereditara a cancerului mamar este o problema foarte mult
discutata. Se admite astazi ca aceasta problema trebuie privita din mai multe
puncte de vedere:
rnutatii ale genei BRCA 1 care se produc la nivelul cromozomului 17 (pe bratul
Iung, pozitria 21). Aceasta situatie este rara fiind intalnita in 10-12 % din totalitatea cancerelor ale sanului.
dependenta de mediul inconjurator.
1.7 ANATOMIE PATOLOGICA-CLASIFICARE
Cancerul mamar cuprinde doua entitati separate, cu prognostic si tratament diferit : cancer mamar in situ (neinvaziv) si cancer mamar invaziv.Este foarte probabil ca cele douia categorii sa constituie etape diferite ale unui proces unic care urmeaza filierea: leziune precanceroasa, cancer mamar in situ si cancer mamar invaziv.
Carcinoame neinvazive (in situ) sunt definite ca o proliferare de celule epiteliale neoplazice localizate la nivelul ductelor mamare, respectiv lobilor, fara o dovada demonstrabila a invaziei prin membrana bazala.Se clasifica in carcinom ductal in situ (DCIS) si carcinom lobular in situ (LCIS).
Carcinoamele invazive sunt tumori heterogene histologic ce si-au originea in ductele terminale ale glandei mamare.Majoritatea sunt adenocarcinoame, cel mai frecvent intalnindu-se cinci forme histologice.
Carcinomul ductal invaziv este tipul histologic cel mai frecvent intalnit (75 %). La palpare este o tumora dura, cenusiu-albicioasa pe suprafata de sectiune si cu grade diferite de fibroza.Aceste carcinoame metastazeaza in ganglionii axilari, iar metastazele la distanta se constata la nivel pulmonar, hepatic, cerebral si la nivelul oaselor.Prognosticul este destul de rezervat.
Carcinomul lobular invaziv este intalnit in 5-10% dintre cancerele mamare.Aspectul microscopic este al unor celule mici dispuse intr-un singur strat, cu tendinta de crestere in jurul ductelor si lobulilor.Clinic, prezinta aspectul unei arii de ingrosare imprecis delimitate la nivelul sanului, iar multicentricitatea este mai des intalnita.Metastazeaza in ganglionii axilari,
meninge si pe suprafetele seroase.Diagnosticul este identic cu cel al cancerelor
ductale invazive.
Carcinomul tubular apare in 2 % din cancerele mamare.Diagnosticul de carcinom tubular poate fi pus histologic doar daca peste 75 % din tumora prezinta aspectul tubular.Metastazele in ganglionii axilari sunt rare, iar prognosticul este destul de favorabil.
Carcinomul medular apare in 5-7% din cancerele mamare.Aspectul macroscopic este acela al unei tumori bine circumscrise.
Microscopic se caracterizeaza prin: nuclei slab diferentiali, tendinta de crestere sinciftiala, margini bine delimitate, infiltratie intensa cu limfocite mici si celule plasmatice.Prognosticul este favorabil doar daca, se constata toate aceste caracteristici histologice.
Carcinomul coloid sau mucipar apare in 3 % din cancerele mamare.Este format din celule producatoare de mucus.Are o rata de crestere redusa, iar tumorile au tendinta de a deveni voluminoase.Are cel mai bun prognostic dintre toate carcinoamele invazive.
Schirul mamar apare mult mai frecvent la varste inaintate. Se caracterizeaza, printr-o evolutie lent progresiva si determina retractia tegumentelor perilezionale, ajungand pana la retractia globala a sanului.
Cancerul mamar bilateral reprezinta 1% din totalul cancerelor mamare.
Poate fi comcomitent cand bilateralitatea se constata la mai putin de un an de la diagnosticul primului cancer sau succesiv.
Boala Paget a sanului, ia nastere in ducte si apare in 1-4 % din cazurile de cancer mamar.Clinic, apar modificari eczematoide ale mamelonului, prurit, usturime, arsuri, secre{ie sau sangerare.In 2/3 din cazuri se asociaza cu o tumorai palpabila mamara subiacenta.Daca nu se asociaza. cu carcinomul in situ sau cu carcinomul invaziv, prognosticul este excelent.
Cancerul mamar inflamator (mastita carcinomatoasa) este o forma rara de cancer (l%), a caror celule canceroase blocheaza vasele limfatice de la nivelul pielii sanului, rezultand edemul cutanat, roseata, cresterea temperaturii Iocale, margini vizibile erizipeloide si aspect de ,,coaja de portocala'. In multe cazuri apar ganglioni axilari si supraclaviculari palpabili si metastaze la diistanta, deci are un prognostic rezervat.
Cancerul in curiasa se manifesta prin ingrosarea si indurarea tegumentelor sanului care dau aspectul de ,,platosa' cu puncte rosii, violacee, tiseminate. Prin extensie prinde axila, regiunea controlaterala sisupraclaviculara,
Cancerul mamar la barbat este mult mai rar decat la femei si reprezinta 1% din totalitatea cancerelor la barbat.
Deoarece cancerul mamar este o patologie larg raspandita, iar depistarea precoce a acesteia este extrem de importanta, fiecare femeie trebuie sa-si efectueze cu regularitate un control al sanilor pentru depistarea percoce a cancerului mamar.
Autoexaminarea sanilor este un mijloc eficace de depistare timpurie a tumorilor daca este efectuata in combinare cu mamografia si cu examenele clinice de rutina. Timpul cel mai favorabil pentru autoexaminare este la 7-I0 zile dupa incheierea ultimului ciclu menstrual, cand sanii sunt mai putin tumefiati sau sensibili.
Anamneza este directionata spre stabilirea riscului pacientei de a dezvolta un cancer mamar si spre depistarea simptomelor legate de afectiunea mamara. Aceasta trebuie sa cuprinda: varsta de aparitie a menarhei , existenta sau nu a ciclurilor regulate, daca s-a instalat sau nu menopauza, numarul sarcinilor duse la termen, varsta la care a fost prima nastere; numarul avorturilor, alaptarea la san si utilizarea contraceptivelor.
Examenul clinic urmareste inspectia sanilor cu pacienta in pozitie ortostatica unde se observa modificarile mamelonare si asimetria evidenta.
La nivelul tegumentului pot apare: roseata, edem, circulatie venoasa,
pensare tegumentara, prezenta nodulior sateliti sau a uiceratiei. Palparea sanilor se face cu pacienta in ortostatism, urmata de palpare in clinostatism, cu bratul homolateral sub cap. Se palpeaza si ganglionii supra si infraclaviculari pentru depistarea unei eventuale adenopatii.
Semnele premonitoare ale cancerului mamar sunt:
formatiune dura, nedureroasa in glanda mamara.
formatiune proeminenta in zona axilara sau cresterea in volum a ganglionilor limfatici.
- modificarea aspectului mamelonului (retractie, ulceratie)
- cresterea anormala a volumului si modificarea formei unui san
- scurgeri patologice mamelonare
EXAMINARI CLINICE SI PARACLINICE
1. Mamografia este primul pas in evaluarea nodulului mamar, ofera date suplimentare de malignitate prin aspectele caracteristice: stelat sau spiculat. Mamografic se pot vizualiza si microcalcifieri, modificari mamelonare si chiar adenopatiile axilare. Prin mamografie se pot evidentia si unle leziuni nepalpabile, in acelasi san sau in sanul contralateral.
2. Ecografia mamara este utllizata pentru diferenfierea leziunilor solide de cele chistice, tumorile chistice nu sunt bine vizualizate pe mamografie. Se poate utiliza si pentru efectuarea unei punctii ghidate, in special la leziunile profunde.
3. Punctia aspirativa cu ac subtire este recomandata dupa efectuarea mamografiei, pentru a nu altera evaluarea imagistica printr-un posibil hematom. Cu ajutorul puncfiei se poate face diferentierea intre o tumora solida sau chistica si se furnizeaza material pentru examen citologic.
Chisturile mamare benigne contin lichid sero-citrin sau lactescent, iarcele maligne contin lichid hemoragic si raman palpabile si dupa aspirare, datorita unor vegetatii intrachistice, care se pot evidentia prin efectuarea unei chistografii.
EXAMENUL CLINIC: al sanului prin inspectie si palpare ofera date care pot sugera aspectul malign sau benign al nodulului tumoral.
ECOGRAFIA MAMARA :constituie o examinare importanta.in general diagnosticul cu ultrasunete a modificat spectaculos algoritmul diagnostic in oncologie.
MAMOGRAFIA :este examinarea radiologica a sanului foarte importanta pentru diagnosticul unui nodul mamar palpabil. Depistarea activa prin screening mamografic este net superioara .Mamografia poate depista leziuni de cativa milimerti. Depistarea mamografica a cancerului mamar a dus la o scadere a mortalitattii.
DIAGNOSTICUL CITOLOGIC: al cancerului mamar se face prin examinare la microscop a frotiurilor efectuate prin punctia cu un ac fin al nodulului mamar.Valoarea diagnostica a examenului citologic este de certitudine maxima cand este pozitiva.
EXAMENUL HISTOPATOLOGIC: este etapa diagnostica de maxima certitudine,care se poate efectua din prelevari tumorale prin punctie-biopsie sau din piesa de rezectie in cazul interventtei chirurgicale.Examenul histopatologic al cancerului de san ofera date pentru stabilirea diagnosticului ,leziunii tumorale si ajuta la incadrarea prognostica.
- nivelul antigenelor CA-15.3 ,TAG 72,MCA;
- nivelul catepsinelor D. In cancerele mamare agresive valoarea lor este
mult mai crescuta.
Diagnosticul de certitudine se pune prin urmatoarele metode:
excizie sectorala mamara. cu examen histopatologic (HP) la gheata, pentru cazurile cu indicatie initiala chirurgicala;tumora trebuie extirpata in totalitale impreuna cu o margine de tesut mamar peritumoral;
examen citologic din aspiratul obfinut prin punc{ie cu ac fin pentru toate cazurile la care chirurgia nu este prima secventa terapeutica; in aceasta situatie citologia arata numai malignitatea dar nu si tipul histopatologic. . in mastita carcinomatoasa se face punctie aspirativa in zona cea mai densa cu examen citologic; daca punctia este negativa se practica axilotomie cu biopsie ganglionara; daca nici astfel nu se obtine confirmarea diagnosticului se admite biopsia cutanata.
Amprenta cu examen citologic pentru leziuni ulcerate mamelonare sau areolare in caz de suspiciune de boala Paget;
Examen citologic din scurgerile mamelonare (cu valoare diagnostica mai mica);
in situalia in care citologia este negativa, dar suspiciunea clinica de malignitate este ridicata si ar trebui efectuat initial un alt tratament decat cel chirurgical, exista doua alternative: axilotomie cu biopsie ganglionara,iar daca, rezultatul este neconcludent, ablatia tumorii cu examen HP la gheata.
Diagnosticul diferetial al cancerului glandei mamare trebuie facut cu afectiuni care pot sa prezinte unul sau mai multe semne intalnite si in cancer:
Afecliuni inflamatorii acute:abcesul mamar si mastita acuta.
Afectiuni inflamatorii cronice. Tuberculoza mamara si sifilisul mamar sunt localizari foarte rare ale acestor boli, dar ele trebuie cunoscute datorita incidentei in crestere.
Mastita cu plasmocite este o forma particulara care se traduce printr-o induratie la nivelul sanului fara febra sau rareori subfebrilitate.
Diagnosticul de certitudine se pune numai prin examen histopatologic.
Tumori mamare benigne
Fibroadenomul poate fi confundat cu un cancer, cand acesta este mic si lipsit de aderenta. Fibroadenomul are o consistenta ferma, elastica, este bine delimitat si mobil.
Granulomul lipofagic este o tumora cu caractere clinice si mamografice foarte asemanatoare cu cancerul mamar. Diagnosticul de certitudine nu poate fi precizat decat prin examen histopatologic.
Tumora Phyllodes este o forma particulara de fibroadenom caracterizat
prin crestere rapida, bine delimitata si care comprima tegumentul subtiindu-l
lfara sa adere. In caz de sarcomatizare poate apare o aderenta si desi tumora este in general mare, adenopatia axilara este absenta;
Mastopatiile benigne, chisturile mamare simple apar brusc, sunt dureroase, mobile, bine delimitate, renitente. Mastopatia nodulara poate mima o tumora maligna, dar nu este aderenta. la tegument. Histologic poate fi hiperplazie epiteliala asociata cu microdilatatii chistice si procese de metaplazie apocrina.Poate evolua catre un cancer.
Chistul hidatic mamar este extrem de rar si diagnosticul se poate preciza rnamografic.
1.9 STADIALIZAREA CANCERULUI MAMAR:
Rolul stadializirii este de a include pacientele in grupe prognostice si terapeutice omogene si cat mai asemanatoare.
Clasificarea TNM
Tumora primara (T):
Tx- tumora primara nu poate fi evaluata
To- tumora primara nu poate fi evidentiata
Tis.- carcirom in situ: carcinom intraductal in situ, carcinom lobular in situ,
Boala Paget limitata a mamelonului fara tumora palpabila (boala Paget asociata
cu tumora palpabila se clasifica in functie de dimensiunile tumorii)
T2,- tumora cu diametrul maxim cuprins intre2 cm si 5 cm
T3-tumora cu diametrul maxim mai mare de 5 cm
T4- tumori ce indiferent de dimensiuni prezinta, extensie directa la peretele
,, muschii intercostali, muschiul din anterior, nu sii muschiul pectotral)
sanului sau noduli de permeatie limitati la acelasi san
Ganglionii limfatici regionali (N):
Nx- ganglionii limfatici nu pot fi evaluati
No- nu exista metastaze in ganglionii limfatici regionali
N2- prezenta rnetastazelor in ganglionii limfatici axilari ipsilaterali fixati intre ei; sau la structurile adiacente (2a) sau mamari interni ipsilaterali fara afectare clinica a celor axilari (2b)
N3- prezenta metastazelor in ganglionii infraclaviculari ispilaterali (3a), mamari interni ipsilaterali si axilari (3b), supraclaviculari ipsilaterali (3c)
Metastaze la distante (M):
Mx- metastazele nu pot fi evaluate
Mo- fara metastaze la distanti Ml- metastaze la distanli
M1-metastaze la distanta
Gradul de diferentiere histopatologic G:
Gx- gradul de diferentiere nu poate fi stabilit
G1- bine diferentiat
G2- moderat diferentiat
G4- nediferentiat
Gruparea pe stadii clinice:
Stadiul 0 Tis No Mo
Stadiul I T1 No Mo
Stadiul II A To N1 Mo
Stadiul II B T2 N1 Mo
T3 No Mo
Stadiul III A To N2 Mo
T1 N2 Mo
T2 N2 Mo
T3 N2,N3 Mo
Stadiul III B T4 orice N Mo
orice T N3 Mo
Stadiul IV orice T orice N M1
1.10 TRATAMENTUL PROFILACTIC
Singura metoda eficienta este reprezentata de ablatia completa (mastectomia )si bilaterala a sanilor la femeile care au un risc crescut pentru cancer mamar.Procedeul este insa un exces greu de acceptat. Cu toate acestea exista bolnave care solicita acest tip de interventie pentru a scapa de obsesia cancerului. O alta metoda, mult studiata si aplicata este profilaxia chimica a cancerului mamar. In acest sens s-a recurs la Tamoxifen, un antiestrogenic care blocheaza competitiv receptorii estrogenici nucleari. Aceasta substanta si-a dovedit eficacitatea prin reducerea cu 40% a incidentei bilateralizarii cancerului mamar.
1.11 SIMPTOMATOLOGIA
In general boala se instaleaza insidios. Este dominata de nodulul mamar. Acesta este cel mai comun semn de apel, urmand in ordinea frecventei scurgerea mamelonara si durerea. Cazul tipic de cancer mamar este reprezentat de o femeie in perimenopauza, eventual cu antecedente familiale de cancer mamar, supraponderala sau obez, avand o tumoara mamara de peste 2 cm diametru, ferma, dar nu foarte dura,imprecis delimitatai, semimobila sau uneori fixa.
Simptomatologia generala: se mai pot inregistra paloarea tegumentelor si mucoaselor, hipovitaminoze, scadere ponderala. In cancerul mamar mai pot aparea hipercoagulabilitate cu tromboflebita migratorie, hipercalcemie, subfebrilitate, prezenta in axila homolaterala a unuia sau mai multi ganglioni, modificarea conturului sanului prin retractia mamelonului sau a tegumentului (pielii), aspect de ,,coaja de portocala".
1.12 TRATAMENTUL CHIRURGICAL
Tratamentul cancerului mamar include terapia chirurgicala si radiologica
(prin iradiere) numit control local; si chimioterapia si terapia hormonala care
este un control la distanta.
Pentru pacientele din stadiul I gi II, tratamentul initial este chirurgical, iar
pentru cele din stadiile III si IV, care sunt inoperabile, se recomanda fratament
citostatic, radio-terapeutic sau hormonal.
Tratamentul cancerului mamar microinvaziv
Cancerul mamar invaziv este definit ca un DCIS cu invazie stromala microscopica limitata. care depaqseste membrana bazala in unul sau cateva ducte mamare dar care nu invadeaza mai mult de l0% din suprafata sectiunilor histologice examinate.
Atitudinea terapeutica corecta in acest caz este sectorectomia urmata de iradiere mamara postoperatorie. Limfadenectomia axilara nu este o indicatie de rutina.
Mastectomia sirnpla implica indepartareaiintregului san, dar faraI ganglionii limfatici axilari sau tesutul muscular subiacent sanului. Se aplica in scop profilactic in caz de carcinom in situ sau la pacientele cu recidiva locoregionala..
Tratamentul cancerului mamar in stadii precoce (T1-T2, No-N1)
1. Mastectomia radicala(operatia Halsted ) implica indepartarea extensiva a intregului san impreuna cu musculatura peretelui toracic subiacent a sanului, la care se adauga extirparea nodulilor ganglionari axilari. Efectele secundare sunt limitarea functiei motorii a membrului superior ipsilateral si edem limfatic extins.
2. Mastectomia radicala modificata ( tehnica Patey sau Madden) este procedura chirurgicala preferata datorita efectelor secundare mai reduse. In plus efectul cosmetic este mai bun.In aceasta interventie chirurgicala se indeparteaza intregul san si unii ganglioni limfatici din zona axilara, dar se pastreaza muschiul pectoral mare (Patey) sau ambii pectorali (Madden).
3. Chirurgia consevatoare mamara presupune o sectorectomie cu obtinerea de margini de rezectie histologic negativ si limfadenectomie axilara, urmata de inceperea radioterapiei externe la 2-3 saptamani dupa interventia chirurgicala sau la sfarsitul chimioterapiei adjuvante postoperatorii.
La aceste paciente, limfadenectomia axilara se va practica printr-o incizie separata de cea a sectorectomiei, plasatia in axila si care nu se extinde anterior de marginea muschiului mare pectoral.
Aceasta tehnica este asociata cu un numar mare de contraindicatii:
- primul si al doilea trimestru de sarcina ;
- doua sau mai multe tumori macroscopice in cadrane diferite ale sanului;
- iradiere terapeutica anterioara pe regiunea mamara;
- microcalcifieri mamografice difuze cu aspect malign sau nedeterminate;
- boli de colagen;
- discrepanta intre dimensiunile mari ale tumorii si volumul mic al sanului;
- volumul mare al sanului sau tumora primara peste 4-5 cm;
- tumora cu localizare retroareolara.
4. Chirurgia tumorii primare este un tip de tratament ce poate fi efectuat numai in cazul tumorilor mici de pina la 2-5 cm.Chiar si in aceste cazuri rezecandu-se 2 cm peritumoral intr-un procent insemnat raman focare neoplazice in glanda mamara.
Pentru obtinerea unui rezultat estetic mai bun, incizia va fi radiara in cadranele inferioare si arciforma in cele superioare. Daca tumora este superficiala este indicata extirparea tegumentelor supraiacente printr-o incizie eliptica.
5. Chirurgia ganglionilor axilari .Ganglionii axilari sunt frecvent sediul
rnetastazelor cancerului mamar. Disectia axilara are dublu scop, curativ si diagnostic.
O tehnica ce promite sa revolutioneze chirurgia ganglionilor axilari este identificarea si excizia ganglionului santinela.
Ganglionul santinela este primul ganglion pe calea de drenaj limfatic spre axila, deci primul ganglion care poate fi invadat neoplazic. Este astfel posibila evaluarea axilei printr-un procedeu invaziv minim. Identificarea ganglionului santinela poate fi facuta folosind un colorant vital sau un izotop radioactiv.
Aceasta tehnica permite ca atunci cand ganglionul santinela poate fi identificat si nu este invadat sa fie evitata o disectie axilara mai larga care ar fi inutila.
Radioterapia este tratamentul cu radiatii de energie inalta, la nivelul peretelui toracic si a regiunilor de dranaj limfatic, folosita pentru a reduce sau distruge celulele canceroase.
In prezent se foloseste aparatura cu energii inalte (acceleratoare liniare, cobaltroane). Iradierea se aplica fie preoperator, doza medie fiind de 45-50 Gy pe volumul tinta (glanda mamara sau peretele toracic, ganglionii mamari interni, ganglionii axilari, ganglionii supra si subclaviculari). In cancerul sanului se mai poate utlliza curioterapia interstitiala care foloseste fire de lr192 radioactiv, plasate in patul tumoral sau suplimentarea dozei cu un fascicul de
electroni. Radioterapia este o componenta esentiala a tratamentului conservator al cancerului mamar. Controlul local eficient al bolii nu poate fi obtinut decat asociind iradierea chirurgiei limitate (care conserva sanul).
Chimioterapia se refera la utilizarea medicamentelor pentru distrugerea celulelor maligne. Administrate intravenos sau pe cale orala, aceste medicamente intra in fluxul sanguin si ajung in toate partile organismului. De obicei, pacientelor supuse chimioterapiei li se administreaza mai multe tipuri de medicamente impotriva cancerului. Deoarece chimioterapia cauzeaza frecvent efecte secundare cum ar fi greata si varsaturile, tratamentele sunt programate astfel incat fiecare perioada sa fie urmata de o perioada de refacere.
Chimioterapia poate fi :
- adjuvanta (dupa interventia chirurgicala si sau radioterapie);
-neoadjuvanta (in tumorile avansate sau in tumori mici, dar agresive);
- paliativa.
Medicamentele cele mai eficiente sunt Doxorubicina si analogii sai
Ciclofosfamida, Methotrexatul, Cisplatinul. La acestea se adauga taxani, Navelbina, Etoposidul gi ldarubicina.
Hormonoterapia
In cancerul mamar manipularea hormonala tine seama de statusul hormonal, de receptorii pentru estrogeni si progesteron. in premenopauza, prentru tumorile hormonodependente se realizeaza inhibitie ovariana chirurgicala sau radiologica. Se mai poate incerca o castrare medicala cu agonisti de Zoladex care este insa tranzitorie. Se mai folosesc antiestrogeni care blocheaza, receptorii hormonali. Este un produs bine tolerat si se recomanda ardministrarea lui pe o durata de cel putin 2 ani. Antiaromatazele blocheaza
sinteza estrogenilor si corticoizilor de substitutie cu prednison. Progestativele de sinteza sunt utilizate in tratamentul metastazelor osoase
Tratamentul cancerului mamar avansat loco-regional
Cancerul mamar avansat loco-regional cuprinde tumori cu o gama larga de componente biologice. Acest termen include tumorile voluminoase si sau care au invazie masiva a ganglionilor regionali, fara dovada bolii metastatice la distranta, in momentul stabilirii diagnosticului initial. Aceste paciente sunt incadrate in stadiul III de boala. Aproximativ 10-20 % dtntre paciente au stadiul III de boala si aproximativ 25-30 % dintre cancerele mamare in stadiul lll de boala sunt inoperabile in momentul diagnsticului initial.
Datorita stadiul avansat, boala este descoperita de catre paciente, iar restul sunt diagnosticate cu ocazia unor controale medicale de rutina. De obicei nu se constata o tumora mamara evident, ci mai degraba o infiltratie difuza a tesutului mamar. Aceste paciente au un san asimetric, imobil cu o consistenta diferita de cea a sanului contralateral. Foarte multe paciente in acest stadiu prezinta adenopatii palpabile clinic in regiunea axilara sau supraclaviculara, peste 4 ganglioni invadafi, iar metastazele la distanta, in momentul prezentarii
la 20 % dintre paciente. Suspiciunea de cancer mamar este confirmata prin utilizarea biopsiei aspirative cu ac subtire sau punctia biopsiei cu ac gros in tumora primara sau adenopatiile palpabile.
Mastectomia radicala a fost utilizata initial ca si tratament chirurgical de electie in cancerele mamare avansate loco-regional, dar esecul a dus la utilizarea radioterapiei ca singura modalitate terapeutica, dar si aceasta a fost un esec.
Ulterior s-a incercat combinarea chirurgiei cu radioterapia la cancerele avansate, dar rezullatele generale au fost nesatisfacatoare. Eficacitatea scazuta a acestei combinatii a confirmat faptul ca neoplasmele mamare in stadiul III sunt boli sistemice.
Chimioterapia de inductie consta intr-un regim bazat pe Doxorubicina, administrat in 4-6 cicluri, urmat de chirurgie. Dupa secventa chirurgicala, chimioterapia adjuvanta va preceda radioterapia pentru a se evita intreruperea tratamentului bolii sistemice, deoarece metastaze-le la distanta sunt cea mai frecventa forma de esec terapeutic.
Ingrijirea pacientei se focalizeaza pe pregatirea psihologica si educare preoperatorie. Problemele primare le constituie cele legate de anxietate si lipsa de cunostinte.
Asistenta medicala trebuie sa depuna eforturi nu numai pentru pacienta ci si pentru anturajul acesteia , deoarece apartinatorii pot avea acelasi stres si confuzie. Pacienta
trebuie instiintata de tipul operatiei. De asemenea trebuie oferite informatii sumare pe intelesul pacientei in legatura cu perioada postoperatorie, precum si prezenta drenajului , locul inciziei , perioada de spitalizare , restrictii ale motilitatii si necesitatea unor tratamente adjuvante. In plus sunt necesare informatii de baza pre si postoperatorii valabile pentru orice pacient supus unei operatii. Este important sa se obisnuiasca cu
viitoarea imagine de sine , inca inainte de operatie, pentru a preveni socul psihologic legat de alterari grave ale propriei imagini survenite postoperator, asa cum se intampla
in cazul mutilarii printr-o amputatie de san.
1.13 METODA DE NURSING PENTRU PACIENTII CU CANCER DE SAN
EVALUARE
Anameza include o evaluare a reactiilor pacientilor la diagnostic sicapacitatea de a face fata situatiei.
Intrebari potrivite:
Cum raspunde pacientul la dignostic?
Ce mod de a face fata trebuie sa gaseasca sa fie mai util?
Ce suport emotional sau psihologic are si-l foloseste?
Are un partener, membru de familie sau prieten care este disponibil sa o asiste la alegerea tratamentului?
Care este cel mai important domeniu de informatii dre care ea are nevoie?
Daca pacienta a simtit tulburare sau neliniste?
DIAGNOSTIC
Diagnostic de nursing preoperator
Se bazeaza pe anamneza sau alte opinii informative, diagnosticul de nursing se bazeaza pe urmatoarele obiective:
Deficit de cunostinte despre cancerul de san si tratamentul ales;
Anxietate legata de diagnosticul de cancer;
Frica legata de tratamentul specific, schimbarea imaginii de sine ori o posibila moarte;
Riscul pentru ineficacitatea de a face fata(individual sau familiar) legat de diagnosticul de cancer de san si asociat cu tratamentul ales;
Decizia de a se opune lagata de tratamentul ales
Diagnostic de nursing postoperator
Se bazeaza pe anamneza sau alte opinii informative, diagnosticul de nursing se bazeaza pe urmatoarele obiective:
Durere acuta legata de actul chirurgical;
Plaga (deteriorarea integritatii pielii) datorata actului chirurgical;
Riscul pentru infectie legat de plaga chirurgicala si prezenta tubului de dren;
Alterarea imaginii de sine legata de pierderea sau alterarea sanului dupa interventia chirurgicala;
Risc pentru scaderea adaptarii legata de diagnosticul de cancer, tratament chirurgical, frica de moarte;
Deficit de autoingrijire legata de imobilitatea partiala a membrului superior din partea operata;
Tulburari de perceptie senzoriala legata de senzatia in bratul afectat, sau peretele toracic;
iRisc pentru disfunctie sexuala legata de pierderea unei parti a corpului, schimbarea propriei imagini si frica pentru raspunsul partenerului;
Deficit de cunostinte:exercitii cu bratul pentru redobandirea mobilitatii membrului superior afectat;
Deficit de cunostinte: ingrijirea mainii si bratului dupa limfadenectomie axilara.
Potentiale complicatii:
Bazata pe culegerea de informatii, complicatiile potentiale pot fi:
Limfedemul
Hematomul
Infectia
PLANIFICARE OBIECTIVE
Obiectivul major pentru pacient este cresterea cunostintelor despre boala si tratament, reducerea pre si postoperatorie a fricii, anxietatii si stresului emotional, imbunatatirea aptitudinii de a lua decizii, managementul durerii, mentinerea integritatii pielii, imbunatatirea conceptului de sine, imbunatatirea functiei sexuale si lipsa complicatiilor.
1.14 INTERVENTIILE DE NURSING PREOPERATORII
Explicarea cancerului de san si tratamenul ales
Pacienta confruntata cu diagnosticul de cancer de san reactioneaza cu frica ,spaima si anxietate.Avand in vedere in mod curent reactia emotionala la diagnostic, pacientul are nevoie de timp pentru a asimila semnifucatia diagnosticului si alte informatii care o vor ajuta sa evalueze tratamentul ales.
Rolul asistentei in ingrijirea pacientelor cu diagnosticul de cancer de san consta in o buna informare despre tratamentul actual si competenta de a discuta despre acesta cu pacienta.Asistenta trebuie sa fie constienta despre informatiile pe care sa le dea pacintei
Informatii despre actul chirurgical, despre localizarea si diametrul tumorii, tratamentul postoperator necesitand radioterapie si chimioterapie sunt date personale pe care pacientul are nevoie sa-si formeze decizia.
Asistenta discuta cu pacienta medicatia, durata tratamentului, gestionarea efectelor secundare ,posibile reactii dupa tratament, scopul tratamentului.
Metode pentru a compensa schimbarea fizica datorata mastectomiei* ex. proteze, reconstructie mamara) sunt de asemenea discutate si planificate.
Cantitatea si coordonarea informatiilor prevazute sunt bazate pe raspunsurile pacientei, abilitatea si pregatirea pentru viata.
1.15 . INGRIJIRILE POSTOPERATORII
Pacientul se intoarce in salon dupa ce functiile vitale revin la normal si nu prezinta complicatii. La revenirea bolnavei ingrijirea este directionata spre mentinerea stabilitatii fiziologice si a confortului. Datele legate de functiile vitale sunt notate in foaia de temperatura. Urmarirea pansamentului si a tuburilor de drenaj da informatii in legatura cu o eventuala sangerare postoperatorie. Dupa mastectomia radicala modificata se pun de obicei doua tuburi de dren, fixate ²declin², fiindu-le atasate o punga colectoare. Astfel se exercita o suctiune blinda, prin care se evacueaza lichidul limfohematic, fapt care favorizeaza vindecarea. Odata cu aprecierea functiilor vitale , se controleaza cantitatea si aspectul lichidului drenat. Supravegherea tuburilor si anexelor este importanta pentru a evita tractiunile asupra acestora, tractiuni care sunt dureroase si pot duce la suprimarea lor accidentala.
Masurile de confort imediat postoperator constau in a ajuta pacienta sa-si gaseasca o pozitie comoda prin decubit dorsal sau lateral (pe partea neoperata) cu bratul (de pe partea operata) sprijinit pe o perna.
Alte masuri importante pentru asigurarea confortului sunt reprezentate de masajul planului dorsal si medicatia antialgica si barbiturica. Dupa M.R.M. timpul de spitalizare este scurt si de obicei nu este complicata.
Mobilizarea si alimentatia normala se reiau a doua zi dupa operatie.Intimp ce pacienta este in pozitie ortostatica , bratul de pe partea afectata poate sa aiba nevoie de sprijin (la inceput) dar treptat poate fi lasat sa atarne pe linga corp in timp ce pacienta se plimba.
Trebuie evitata pozitia cu spatele incovoiat, cu bratul flectat pentru ca exista riscul contracturi in jurul cotului. Astfel de exercitii sunt: stringerea in pumn a unui obiect usor
(o minge, prosop rulat) si flexia sau extensia cotului. Progresia spre exercitii mai
solicitante depind de planificarea unei eventuale reconstructii mamare si de indicatiile
chirurgului. Se va masura in continuare cantitatea lichidului drenat. In perioada de
spitalizare este necesara supravegherea plagii pentru eventualele semne de inflamatie sau infectie.Tuburile sunt indepartate de catre medic , de obicei la 3-4 zile postoperator
deoarece cantitatea de lichid este minimala.Pacientei trebuie sa i se explice faptul ca aceste tuburi sunt chiar sub piele , indepartarea lor putand fi neplacuta dar nu dureroasa.
Pacienta v-a fii externata indata ce se misca liber, cu usurinta, se alimenteaza bine si i sa indepartat drenajul, fara sa existe semne de inflamatie sau infectie a plagii.
i s-a indepartat drenajul, fara sa existe semne de inflamatie sau infectie a plagii.
Pacienta care a suferit operatia de mastectomie , poate fi lasata acasa, daca nu are
alte debilitati fizice. De obicei ea este capabila sa actioneze singura fara dificultate, fara
sprijin.
Planul de educare a pacientei dupa operatie cuprinde:
1 - masuri de corectare a imaginii de sine in sus pozitiv.
2 - sfaturi pentru ameliorarea relatiilor interpersonale.
3 - exercitii pentru recastigarea intregii game de miscare.
4 - masuri de prevenire a infectiei plagii.
5 - masuri de a evita ranirea, infectia si inflamatia de mai tarziu a bratului afectat.
Pacientele care au urmat rezectia chirurgicala a tumorii au nevoie de informatie in legatura cu ingrijirea plagii.
La externare toate pacientele sunt instruite sa noteze si sa raporteze aparitia oricarui simptom sau orice modificare a vechilor simptome cum sunt: durerea , modificari ale functiilor motorii sau senzoriale , greata, varsatura, diareea, constipatia , febra sau frisoanele.Deoarece nutritia este o preocupare majora pentru pacientele cu cancer, ele sunt informate asupra importantei unei alimentatii echilibrate.
La externare asistenta medicala se foloseste de ocazie pentru a explica cum trebuie ingrijita cicatricea. Pentru a preveni iritatia , bolnava poate purta in continuare un pansament usor. Nu este recomandata folosirea lotiunilor si unguentelor la acest nivel , iar utilizarea deodorantelor la nivelul axilei de partea afectata trebuie amanata pana la vindecarea completa a plagii. Cu toate ca edemul si roseata cicatricii reprezinta un fenomen normal in primele saptamani postoperator, fenomenele celsiene pericicatriceale arata o infectie si trebuie anuntat chirurgul. Inainte de externare asistenta medicala trebuie sa ceara unui membru al familiei sa aduca bolnavei, spre proba ,un sutien care sa nu fie strimt, sa nu aiba intarituri si in care sa fie plasata o proteza de bumbac sau fibre poliesterice , proteza este furnizata de spital sau de firme specializate. Aceasta proteza este purtata in general pana cand plaga se vindeca complet si medicul aproba aplicarea unei proteze mai sofisticate, de obicei la peste 6-8 saptamani de la externare.
Odata ajunsa acasa , pacienta este incurajata sa poarte haine de strada (nu pijamale)
pentru a avea astfel o imagine de sine pozitiva. Exercitiile fizice incepute la spital trebuie continuate si la domiciliu.Poate fi consultat si kinetoterapeutul pentru a face un program de exercitii de intarire si marire a amplorii miscarilor membrului superior de partea operata.
Trebuie subliniat faptul ca abductia si intinderea membrului superior trebuie facute pana la nivelul la care apare durerea. Niciodata nu trebuie fortata miscarea dincolo de punctul de aparitia dureri. Daca se are in vedere o operatie de reconstructie , chirurgul trebuie sa indice care miscari trebuie limitate si contraindicatiile in perspectiva viitoarei operatii.
Pacientei trebuie sa i se dea informatiile necesare pentru a evita infectiile si edemul secundar la nivelul membrului superior de pe partea afectata.
Pacienta trebuie sa evite masurarea tensiunii arteriale, recoltarile de sange si tratamentele injectabile la nivelul membrului superior pe partea mastectomiei.
Trebuie sa fie o practica obisnuita purtarea unor manusi la gradinarit si tratarea adecvata a taieturilor si zgaraieturilor la nivelul membrului de partea afectata. Daca apare un edem fara legatura cu o anumita trauma , trebuie aplicat un drenaj postural si trebuie acordat o atentie speciala masurilor mai sus mentionate.
1.17. COUNSELLING
Actual se considdera ca in oncologie, ca de altfel si in alte specialitati medicale, informarea adecvata a pacientului constituie un aspect esential, susceptibil de a avea repercursiuni in multiple planuri. In domeniul oncologic studiile au aratat ca majoritatea pacientilor asteapta o informare completa , dar exista si posibilitatea ca aceasta dorinta sa fie ambigua sau chiar absenta. Ca un principiu fundamental, adevarul trebuie respectat intodeauna, dar modalitatile si etapizarea comunicarii lui necesita o adaptare la profilul psihologic al pacientului.
Informarea adecvata influenteaza semnicativ consimtamantul pentru efectuarea unor proceduri diagnostice si terapeutice.In raport cu principalele abordari terapeutice ale cancerului mamar, procesul de informare , implica unele particularitati ,dupa cum urmeaza : mamectomia , RT, CT.
MAMECTOMIA - s-a subliniat faptul ca in plan cognitiv , idea amputarii de san , cu precadere la pacientele mai tinere, poate avea un impact psihologic deosebit si impune totodata si o reconsiderare a imagini corporale feminine.
De asemenea ,in faza preoperatorie pacientele pot dezvolta o anxietate de anticipare , a carui nivel apare a fi intr-o relatie lineara cu calitatea recuperarii post-operatorii.
Principala modalitate de asistenta psihologica este reprezentata de informarea adecvata , respectiv descrierea principalelor etepe operatorii, a salii de operatie si a aparaturii, durata aproximativa a operatiei .Se apreciaza ca informarea adecvata genereaza un sentiment de control personal asupra situatiei.
Este mai mult decit necesar pentru cele mai multe asistente sa participe la psihoterapia acordata acestor paciente precum si in sfatuirea lor. Aceasta poate fi o munca individuala sau de grup (in echipa). Este esential ca munca practicata sa se imbine in mod armonios cu informarea si psihoterapia.
In fiecare intilnire cu pacienta si membrii familiei exista opurtinitatea de a acorda si suport psihosocial acestora , ceea ce implica existenta unor relatii strinse intre asistenta si pacient , stima de sine ,controlul durerii precum si empatia.
Deasemenea asistenta medicala trebuie sa se implice in educatia pacientuluiin ceea ce priveste boala ,tratamentul, tehnici de controlare a durerii, liniste sufleteasca, printr-o prezenta continua.
Asistenta trebuie sa fie tot timpul la curent cu cele mai noi tehnici care apar in ingrijirea acestor paciente. Asistenta v-a lucra si v-a colabora cu toti membri echipei de ingrijire inclusiv cu pacienti pentru o cat mai buna ingrijire pshica.
Suportul psihologic incepe intr-o relatie strinsa care trebuie sa se stabileasca intre asistenta - pacient si familie bazata pe adevar.
Asistentele trebuie sa se apropie de pacient si de familie, de problemele lor intr-un mod cat mai natural. Ele trebuie sa se comporte ca un observator fin, sa inteleaga reactiile pacientei emotiile, simtamintele precum si relatiile care exista intre acesta si familie (partener).Astfel se pot obtine informatii care le ajuta sa descopere si sa amelioreze problemele pacientului si ale familiei.
Instruirea acestor asistente are urmatoarele obiective:
1) Sa inteleaga relatiile psihologice ale pacientului.
2) Sa inteleaga dinamica familiei .
3) Sa adapteze interventiile psihoterapeutice individual sau la nivel de grup.
4) Sa adopte o atitudine optimista in relatiile cu pacientul.
5) Sa continue psihoterapia atat timp cat pacientul are nevoie impreuna cu celelalte obligatii profesionale.
Trebuie acceptate urmatoarele recomandari pentru a veni in intimpinareanevoilor individuale:
- sa-l asiste pe pacient in intelegerea si acceptarea propriului eu, a planurilor si scopurilor, din cauza evolutiei ultrioare.
- sa-l ajuti sa se concentreze asupra aspectelor calitative ale vietii.
- sa-l educe cat mai mult posibil astfel incit sa simta ca are situatia sub control si-si poate mentine autonomia .
- sa accentueze ceea ce pacientul poate face in opozitie cu ceea ce nu poate controla.
- sa-i acorde pacientului informatii de supravietuire pe termen lung, sa-i explice ca
neoplasmul mamar nu este in mod necesar fatal.
- sa-l incurajeze pe pacient sa-si impartaseasca experienta altor persoane in aceeasi situatie pentru a minimaliza izolarea, singuratatea, frica de extindere a bolii prin metastaze si problemele asociate.
- sa-l ajuti sa faca fata efectelor multiple ale bolii si sa-i respecti opiniile.
Pacientii devin tot mai putin receptivi si mai critici , adoptind o atitudine negativista sau de resemnare . Ca rezultat relatiile dintre asistenta si paciente se schimba ceea ce inseamna ca rolul asistentei v-a trebui sa se bazeze mai mult pe educarea si informarea pacientelor.
Pentru a fi capabila sa cunoasca nivelul de cunostinte a pacientelor este foarte important pentru aceasta sa fie informata cu date exacte despre pacient.
Asistenta trebuie sa-l ajute pe pacient sa participe la screning si sa discute consecintele unei atitudini negative din partea acesteia.
Impactul asupra pacientelor care au in A.H.C. rude care au suferit de aceasta maladie sau care si-au pierdut membri apropiati ai familiei din cauza acestei boli, este mai puternic, deci acesti pacienti necesita o ingrijire mai atenta, de exemplu ooforectomia profilactica in cazul canceruli mamar are consecinte grave asupra psihicului pacientului , de aceea asistenta trebuie sa incurajeze pacienta si sa-i explice necesitatea efectuarii acestei tehnici.
Ingrijirea pre si postoperatorie trebuie sa urmeze principii tehnici bine definite dar adaptate fiecarui pacient in parte. Complicatiile postoperatorii trebuie tratate imediat si agresiv si nu se v-a intrerupe sub nici o forma tratamentul . Acestea necesita efort , perseverenta si un NURSING metodic.
Asistentele de chirurgie oncologica au un rol important in incurajarea pacientelor, explicandu - le pacientelor ca perseverenta este nu numai necesara , este chiar vitala in timpul perioadei postoperatorii.
Din cauza terapiei combinate efectele secundare variaza de la individ la individ , de aceea asistenta trebuie sa fie pregatita pentru aparitia unor efecte cumulative cat si pentru a aplica interventiile de urgenta in timp util. De multe ori interventia chirurgicala duce la cresterea timpului de recuperare a pacientelor, de multe ori apar complicatii care necesita continuarea tratamentului chirurgical.
Aceasta intoarcere poate afecta pacienata atat pe plan fizic cat si pe plan psihic.Teama si nesiguranta afecteaza starea pacientelor astfel incat se cred intr-o situatie care nu mai poate fi controlata.
Prin implicarea pacientelor in planul de ingrijire acestea se vor simti mai autonomi si capabili sa coopereze. Pacienta trebuie informata ca la ora actuala exista metode care permit reconstituirea sanului chiar in timpul interventiei.
Procesul informarii pacientelor are un rol major ,fiind modulat atat de tipul secventei clinice, dar si de marile metode terapeutice respectiv mamectomia, radioterapia,
chimioterapia, care implica unele particularitati ale procesului de informare.
1.19 REINSERTIA PSIHOSOCIALA
Asistenta medicala trebuie sa ia la cunostinta grijile si temerile pacientelor si sa asigure bolnavele de posibilitatea unui raspuns bun la tratament (daca acest lucru este de asteptat).
Ingrijorarile pacientelor in legatura cu propriul aspect fizic postoperator reprezinta un lucru obisnuit si sunt adesea o amenintare a imaginii de sine ca femeie. Dupa o M.R.M. orice femeie poate avea beneficii de pe urma unor explicatii in legatura cu aspectul fizic rezultat postoperator care este mult mai putin terifiant decit cel imaginat de bolnava. Peretele toracic este destul de neted , are o incizie orizontala sterno-axilara.
Cicatricea poate fi la inceput rosie si denivelata dar aceste caracteristici diminueaza in primele luni. Dupa aceste explicatii , asistenta medicala incurajeaza femeia sa-si priveasca cicatricea inainte de externare si se ofera sa o asiste cand o va face. Mare parte din imaginea de sine a unei persoane este reflectarea modului in care cei din jur percep persoana respectiva .De aceea reactia familiei si a partenerului la aspectul postoperator v-a fi cruciala pentru imaginea de sine a pacientei. Anturajul pacientei poate sa aiba nevoie de sprijinul asistentei. El poate avea indoieli in legatura cu posibilitatea de a accepta modificarile survenite la pacienta si poate avea nevoie de un confident obiectiv (mai putin implicat emotional) cu care sa discute despre aceste sentimente. Membrii anturajului pot avea nevoie de ajutor in comunicarea simtamintelor lor, negative sau pozitive , cu persoana iubita.
Includerea anturajului in programele de instruire poate sa ajute recuperarea pacientei. Ingrijorarile de ordin sexual trebuiesc discutate inainte de externare. Pacienta poate sa se simta jenata de abordarea unui astfel de subiect , deci asistenta medicala trebuie sa fie sensibila la posibilele ingrijorari ale pacientei si sa fie ea prima care abordeaza subiectul. Pentru femeile fertile problemele legate de o eventuala sarcina pot reprezenta o grija suplimentara.
II. PARTEA PRACTICA
CONTRIBUTII PERSONALE ASUPRA STUDIULUI CANCERULUI MAMAR IN INSTITUTUL ONCOLOGIC
" I.CHIRICUTA CLUJ NAPOCA
CAPITOLUL II
2.1 Ipoteza de lucru
Cancerul mamar este cel mai frecvent cancer intalnit la femei , cea mai frecventa cauza de deces la femeile cu varsta de 35-54 ani.
Dincauza terapiei combinate efectele secundare variaza de la individ la individ, de aceea asistenta medicala trebuie sa fie pregatita pentru aparitia unor efecte cumulative cat si pentru a aplica interventiile de urgenta in timp util .De multe ori interventia chirurgicala duce la cresterea timpului de recuperare a pacientilor, de multe ori apar complicatii care necesita continuarea tratamentului chirurgical.
Prin implicarea pacientelor in planul de nursing se obtine o cooperare mai buna si o evolutie favorabila in timpul perioadei postoperatorii.
2.2 Scopul lucrarii
Acest studiu a fost efectuat pe un lot de 60 de pacientii internati in Institutul Oncologic " ION CHIRICUTA " din Cluj Napoca in perioada ianuarie- mai 2006 pentru a urmarii evolutia postoperatorie a pacientelor cu mastectomie radicala.
Scopul lucrarii este de a studia daca exista o diferenta semnificativa in evolutia postoperatorie a pacientelor la care s-a practicat mastectomie radicala in prim timp sau secundar.
2.3 Material si metoda
Studiul a fost efectuat pe un esantion de paciente cu varsta cuprinsa intre 18 si 84 ani diagnosticate cu cancer mamar ,cu stadiul evolutiei bolii cuprins intre I A si III B,pentru care s-a intervenit chirurgical practicandu-se mastectomie radicala.
Am conceput o "Baza de date" in programul "Excel " in care am introdus parametrii principali de identificare a cazurilor si o serie de criterii urmarite in evolutia postoparatorie a pacientelor cu mastectomie radicala.
2.4 Metoda de lucru
Am introdus in studiu paciente care s-au prezentat cu diagnosticul de cancer mamar in prim timp sau secundar dupa efectuarea chimioterapiei sau radioterapiei.Lotul studiat cuprinde 60 depaciente din care 30 de paciente s-au prezentat in vederea mastectomie radicale in prim timp ,iar 30 de paciente dupa efectuarea chimioterapiei sau radioterapiei preoperator.
Criteriile urmarite in evolutia postoperatorie au fost:
dehiscenta plagii,necroza;
2.5 Rezultate si discutii
Baza de date cu parametrii principali de identificare a cazurilor.
|
Nr.crt. |
Nume, prenume |
Varsta |
Mediu de provenienta |
Stadiu |
Operatia ( prim timp, secundar ) |
Zile internare (datorita limforeei ) |
Necesit. adm.de Neupogen |
Necesit. adm.de antibiotice |
Complicatii ale plagii (dehiscenta , necroza ) |
|
|
RT |
|
U |
II B |
|
|
|
|
|
|
|
PI |
|
U |
II A |
|
|
|
|
|
|
|
LR |
|
R |
II A |
|
|
|
|
|
|
|
SA |
|
U |
I A |
|
|
|
|
|
|
|
MM |
|
U |
II B |
|
|
|
|
|
|
|
ZC |
|
R |
III B |
|
|
|
|
|
|
|
TR |
|
U |
II A |
|
|
|
|
|
|
|
LL |
|
R |
II B |
|
|
|
|
|
|
|
IA |
|
U |
II B |
|
|
|
|
|
|
|
MD |
|
U |
I B |
|
|
|
|
|
|
|
ME |
|
R |
II B |
|
|
|
|
|
|
|
LD |
|
U |
II A |
|
|
|
|
|
|
|
PS |
|
U |
II A |
|
|
|
|
|
|
|
DA |
|
U |
III A |
|
|
|
|
|
|
|
MG |
|
R |
II A |
|
|
|
|
|
|
|
HC |
|
R |
II A |
|
|
|
|
|
|
|
RE |
|
U |
II B |
|
|
|
|
|
|
|
PS |
|
U |
I B |
|
|
|
|
|
|
|
AK |
|
U |
II B |
|
|
|
|
|
|
|
GV |
|
U |
III A |
|
|
|
|
|
|
|
UL |
|
U |
III A |
|
|
|
|
|
|
|
VZ |
|
R |
II B |
|
|
|
|
|
|
|
OH |
|
U |
II B |
|
|
|
|
|
|
|
BC |
|
R |
III A |
|
|
|
|
|
|
|
AK |
|
U |
II A |
|
|
|
|
|
|
|
AC |
|
U |
II A |
|
|
|
|
|
|
|
FP |
|
U |
II A |
|
|
|
|
|
|
|
IN |
|
R |
II A |
|
|
|
|
|
|
|
DA |
|
U |
I B |
|
|
|
|
|
|
|
MG |
|
U |
II A |
|
|
|
|
|
|
|
ST |
|
R |
II A |
|
|
|
|
|
|
|
Rl |
|
U |
II B |
|
|
|
|
|
|
|
NM |
|
U |
II A |
|
|
|
|
|
|
|
MA |
|
R |
II B |
|
|
|
|
|
|
|
MP |
|
R |
II B |
|
|
|
|
|
|
|
IS |
|
R |
II B |
|
|
|
|
|
|
|
MC |
|
U |
I B |
|
|
|
|
|
|
|
AJ |
|
R |
II B |
|
|
|
|
|
|
|
NB |
|
U |
II A |
|
|
|
|
|
|
|
RP |
|
U |
II A |
|
|
|
|
|
|
|
ES |
|
R |
II A |
|
|
|
|
|
|
|
SU |
|
U |
I B |
|
|
|
|
|
|
|
PL |
|
U |
II A |
|
|
|
|
|
|
|
NS |
|
U |
II A |
|
|
|
|
|
|
|
VA |
|
R |
I B |
|
|
|
|
|
|
|
OL |
|
U |
II B |
|
|
|
|
|
|
|
PA |
|
R |
II B |
|
|
|
|
|
|
|
CD |
|
R |
II B |
|
|
|
|
|
|
|
LI |
|
U |
II B |
|
|
|
|
|
|
|
MF |
|
R |
II A |
|
|
|
|
|
|
|
GA |
|
R |
III A |
|
|
|
|
|
|
|
AG |
|
U |
II A |
|
|
|
|
|
|
|
BZ |
|
U |
II B |
|
|
|
|
|
|
|
SA |
|
]U |
I B |
|
|
|
|
|
|
|
FD |
|
R |
II A |
|
|
|
|
|
|
|
MR |
|
U |
I A |
|
|
|
|
|
|
|
HI |
|
U |
III A |
|
|
|
|
|
|
|
OM |
|
R |
II A |
|
|
|
|
|
|
|
CT |
|
R |
III A |
|
|
|
|
|
|
|
HA |
|
U |
I A |
|
|
|
|
|
Tabel nr. 1 Calculul mediei, medianei si deviatiei standard pentru varsta pacientilor
In functie de prim timp
|
|
Nr. Subiecti |
Media |
Mediana |
Deviatia std. |
|
|
Prim timp |
Nu |
|
|
|
|
|
Da |
|
|
|
|
|
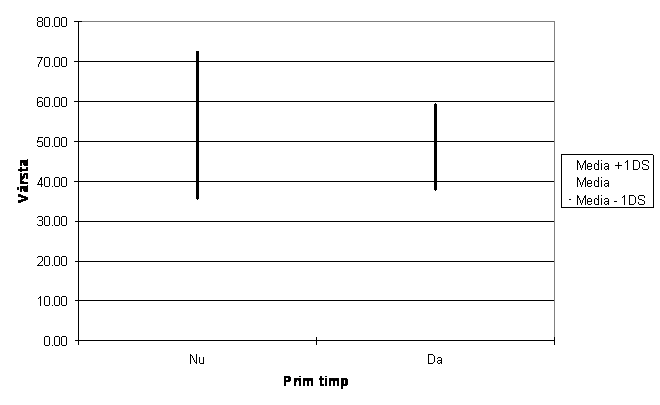
Fig. 1 Distributia pacientilor in functie de varsta in functie de prim timp
La testare p=0.14 utilizand testul Mann-Whitney U
Lotul studiat este format din paciente cu varsta medie de 54 ani pentru grupul o din tabel si 48,6 ani pentru grupul 1 din tabel .Valoarea coeficientului p<0,14 arata ca nu exista o diferenta semnificativa intre cele 2 grupuri.
Numar zile de internare pentru cele 2 grupuri
Tabel nr.2 Distributia pacientilor in functie de numarul de zile de internare
|
|
Zile |
Total |
|||
|
|
|
||||
|
Prim timp |
Nu |
Nr. pacienti |
|
|
|
|
|
|
|
|
||
|
Da |
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
p=0.51, testul
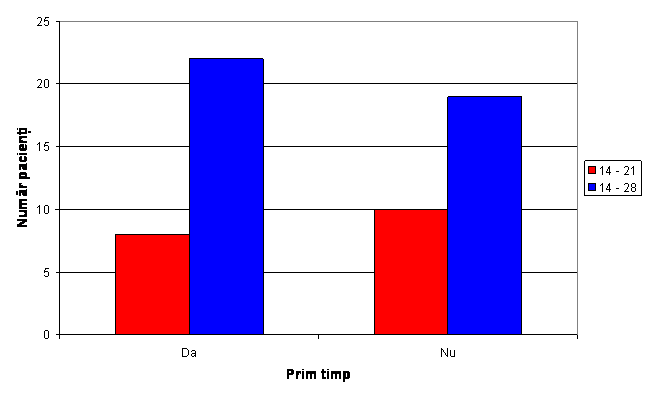
Fig. 2 Distributia pacientilor in functie de numarul de zile de internare in functie de prim timp
Dintre pacientii operati in prim timp 11 au fost internati in perioada 14 -21 zile ,iar 19 au fost internati in perioada 14-28 zile in functie de limforee.
Dintre pacientii operati in timp secundar 8 au fost internati in perioada 14-21 zile, iar 22 au fost internati in perioada 14-28 zile in functie de limforee
Valoarea coeficientului p=0,51 arata ca nu exista diferenta semnificativa intre cele 2 grupuri in functie de numarul de zile de internare datorita limforeei.
Necesitarea administrarii de Neupogen postoperator
Tabel nr.3 Distributia pacientilor care necesita administrare de Neupogen postoperator
|
|
Neupogen |
Total |
|||
|
Nu |
Da |
||||
|
Prim timp |
|
Nr. pacienti |
|
|
|
|
|
|
|
|
||
|
|
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
p=0.006, testul
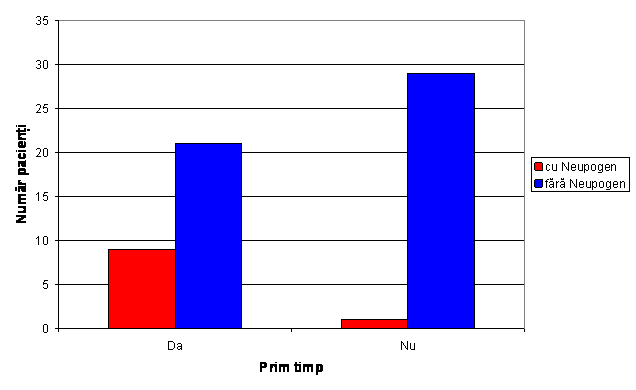
Fig.3 Distributia pacientilor in functie de necesitatea administrarii de Neupogen
Din grupul pacientilor operati in prim timp doar un pacient a necesitat administrare de Neupogen, iar dintre pacientii operati in timp secundar 9 pacienti au necesitat administrare de Neupogen.
Valoarea coeficientului p= 0,006 arata ca exista o diferenta semnificativa intre cele 2 grupuri , doar un pacient din grupul 0 a necesitat administrare de Neupogen fata de 9 pacienti din grupul 1.
Necesitatea administrarii de antibiotice postoperator
Tabel nr. 4 Distributia pacientilor in functie de necesitatea administrarii de antibiotice postoperator
|
|
Antibiotice |
Total |
|||
|
Nu |
Da |
||||
|
Prim timp |
|
Nr. pacienti |
|
|
|
|
|
|
|
|
||
|
|
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
|
|
|
|
||
p=0.123, testul
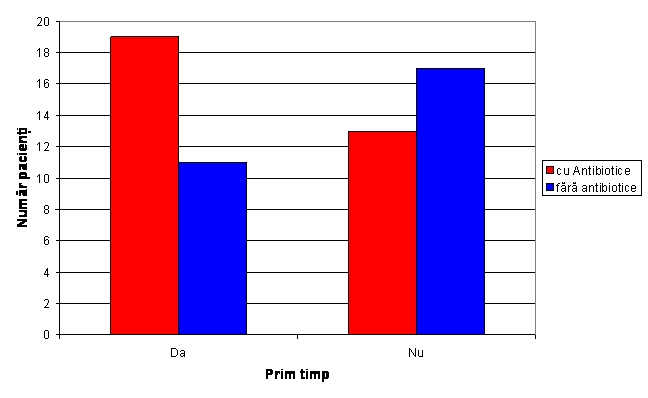
Fig.4 Distributia necesitatii administrarii de antibiotice postoperator
Numarul pacinetilor care au necesitat administrare de antibiotice din grupul 0 a fost de 13, iar din grupul 1 doar 19.
Valoarea coeficientului p=0,006 arata ca nu exista o diferenta semnificativa intre cele 2 grupuri.
Distributia pacientilor cu complicatii(dehiscenta, necroza) postoperator
Tabel nr. 5 Distributia pacientilor cu complicatii (dehiscenta , necroza ) postoperator
|
|
Complicatii |
Total |
|||
|
Nu |
Da |
||||
|
Prim timp |
|
Nr. Pacienti |
|
|
|
|
|
|
|
|
||
|
|
Nr. Pacienti |
|
|
|
|
|
|
|
|
|
||
|
Total |
Nr. Pacienti |
|
|
|
|
|
|
|
|
|
||
p=0.49, testul
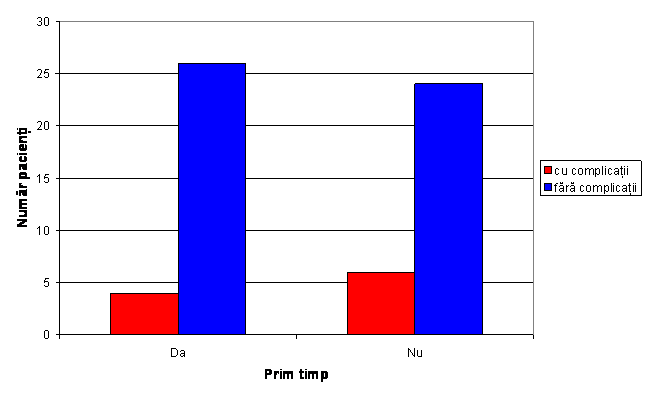
Fig. 5 Distributia pacientilor cu complicatii(dehiscenta, necroza ) postoperator
Numarul pacinetilor care au avut complicatii postoperator din grupul 0 a fost 13, iar din grupul1 a fost de 19.
Valoarea coeficientului p=0,49 arata ca nu exista diferente semnificative intre cele 2 grupuri referitor la complicatiile postoperatorii.
Distributia pacientilor in functie de mediul de provenienta
Tabel nr.6 Distributia pacientilor in functie de mediul de provenienta
|
|
Total |
|||||
|
R |
U |
|
||||
|
Prim timp |
|
Nr. pacienti |
|
|
|
|
|
|
|
|
|
|||
|
|
Nr. pacienti |
|
|
|
||
|
|
|
|
|
|||
|
Total |
Nr. pacienti |
|
|
|
||
|
|
|
|
|
|||
p=0.60, testul Fisher
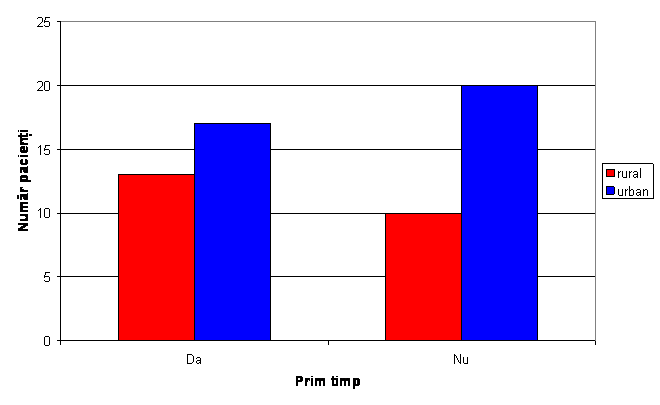
Fig. 6 Distributia pacientilor in functie de mediul de provenienta
Valoarea coeficientului p=0,20 arata ca nu exista diferenta semnificativa intre cele 2 grupuri referitoare la mediul de provenienta.
Tabel nr. 7 Distributia pacientilor in functie de stadiul bolii
|
|
Stadiu |
Total |
|||||||
|
I A |
I B |
II A |
II B |
III A |
III B |
||||
|
Prim timp |
|
Nr. Pacienti |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
Nr. Pacienti |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
Total |
Nr. Pacienti |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
p=0.09, testul Fisher
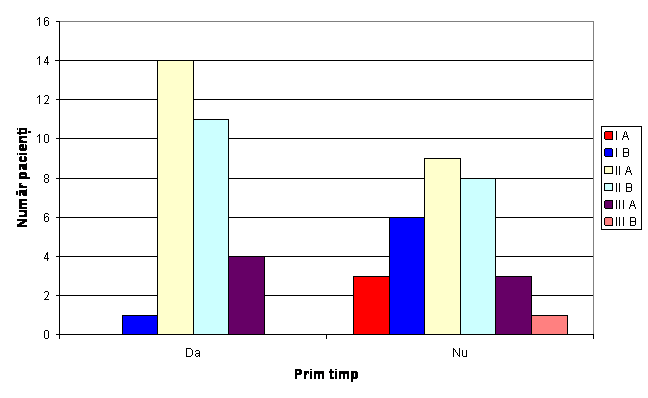
Fig.7 Distributia pacientilor in functie de stadiul bolii
Distributia pacientelor din grupul 0 in functie de stadiu a fost:stadiul I A-3;stadiul IB-6;stadiul II A-9;stadiul II B-8;stadiulIII A-3;stadiul III B-1.
Distributia pacientelor din grupul 1 in functie de stadiu a fost: stadiul I A-0;stadiul I B-1;stadiul II A-14;stadiul II B-11;stadiul III A-4;stadiul III B-0.
Valoarea coeficientului p=0,09 arata ca nu exista o diferenta semnificativa referitoare la stadiul bolii intre cele 2 grupe
Tabel nr. 8 Distributia pacientilor in functie de stadiul bolii si numarul de zile de internare
|
|
Zile |
Total |
|||
|
|
|
||||
|
Stadiu |
I A |
Nr. pacienti |
|
|
|
|
% within Stadiu |
|
|
|
||
|
I B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
p=0.008, testul Fisher
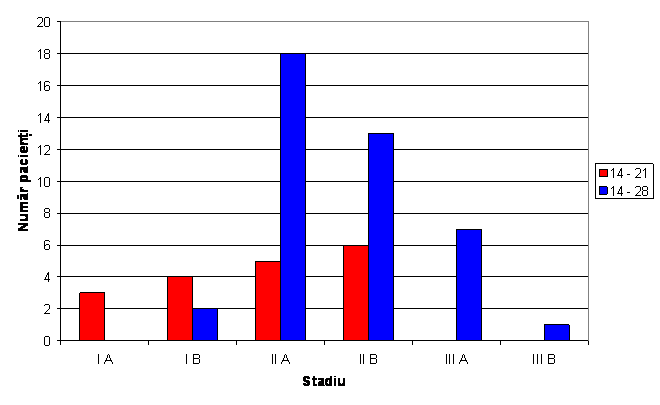 Fig.
8 Distributia pacientilor in functie de stadiul bolii si numarul de zile de
intrernare
Fig.
8 Distributia pacientilor in functie de stadiul bolii si numarul de zile de
intrernare
Distributia pacientilor in functie de stadiul bolii si numarul de zile de internare pentru grupul 0 este:stadiul IA-3;stadiul I B-4;stadiul II A-5;stadiul II B-6; stadiul III A-0; stadiul III B-0.
Distributia pacientilor in functie de stadiul bolii si numarul de zile de internare pentru grupul 1 a fost : stadiul I A-0; stadiul I B-2; stadiul II A-18; stadiul II B-13; stadiul III A -7; stadiul III B-1.
Valoarea coeficientului p=0.008 arata ca nu exista diferente semnificative intre cele doua grupe referitor la stadiul bolii si numarul de zile de internare.
Tabel nr.9 Distributia pacientilor in functie de stadiul bolii si necesitatea administrarii de Neupogen
|
|
Neupogen |
Total |
|||
|
|
|
||||
|
Stadiu |
I A |
Nr. pacienti |
|
|
|
|
% within Stadiu |
|
|
|
||
|
I B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
p=0.42, testul Fisher
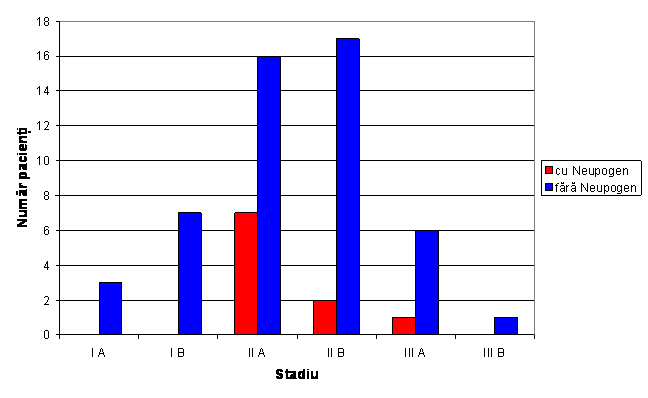
Fig.9 Distributia pacientilor in functie destadiul bolii si necesitatea administrarii de Neupogen
Distributia pacientilor din grupul 0 este : stadiul I A-0; stadiul I B-0; stadiul II A- 7; stadiul II B-2; stadiul III A-1; stadiul III B-0.
Distributia pacientilor pentru grupul 1 a fost: stadiul I A-3; stadiul I B-7; stadiul II A-16; stadiul II B-17; stadiul III A-6; stadiul III B-1.
Valoarea coeficientului p=0,42 arata ca nu exista diferente semnificative intre cele doua grupuri referitor la stadiul bolii si necesitatea administrarii de neupogen
Distributia pacientilor in functie de stadiul bolii si necesitatea administrarii de antibiotice
Tabel nr. 10 Distributia pacientilor in functie de stadiul bolii si necesitatea administrarii de antibiotice
|
|
antibiotice |
Total |
|||
|
|
|
||||
|
Stadiu |
I A |
Nr. pacienti |
|
|
|
|
% within Stadiu |
|
|
|
||
|
I B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
p=0.051, testul Fisher
Distributia pacientilor in functie de stadiul bolii si necesitatea administrarii de antibiotice din grupul 0 este : stadiul I A-2; stadiul I B-5; stadiul II A- 12; stadiul II B-9; stadiul III A-0; stadiul III B-0.
Distributia pacientilor pentru grupul 1 a fost: stadiul I A-1; stadiul I B-2; stadiul II A-11; stadiul II B-10; stadiul III A-7; stadiul III B-1.
Valoarea coeficientului p=0,051 arata ca exista diferente semnificative intre cele doua grupuri referitor la stadiul bolii si necesitatea administrarii de antibiotice
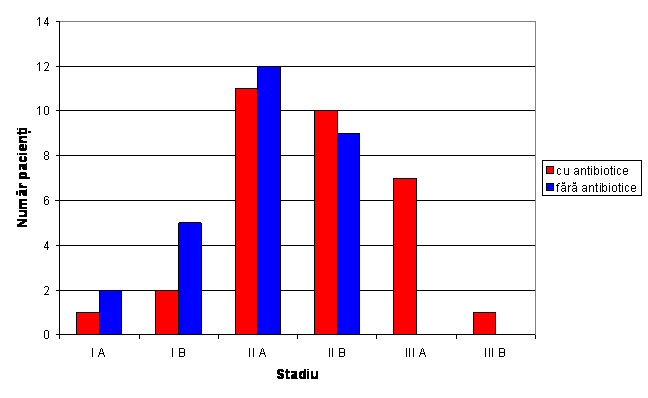
Fig.11 Distributia pacientilor in functie de stadiul bolii si necesitatea administrarii de antibiotice
Distributia pacientilor in functie de stadiul bolii si complicatiile plagii( dehiscenta , necroza)
Tabel nr.11 Distributia pacientilor in functie de stadiul bolii si complicatiile plagii ( dehiscenta , necroza )
Tabel nr. 12 11 Distributia pacientilor in functie de stadiul bolii si complicatii ale plagii(dehiscenta , necroza)
|
|
Complicatii |
Total |
|||
|
|
|
||||
|
Stadiu |
I A |
Nr. pacienti |
|
|
|
|
% within Stadiu |
|
|
|
||
|
I B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
II B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III A |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
III B |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
|
Total |
Nr. pacienti |
|
|
|
|
|
% within Stadiu |
|
|
|
||
p=0.11, testul Fisher
Distributia pacientilor in functie de stadiul bolii si complicatii ale plagii(dehiscenta, necroza) din grupul 0 este : stadiul I A-0; stadiul I B-0; stadiul II A- 1; stadiul II B-3; stadiul III A-2; stadiul III B-1.
Distributia pacientilor pentru grupul 1 a fost: stadiul I A-0; stadiul I B-0; stadiul II A-1; stadiul II B-3; stadiul III A-0; stadiul III B-0.
Valoarea coeficientului p=0,11 arata ca nu exista diferente semnificative intre cele doua grupuri referitor la stadiul bolii si necesitatea administrarii de antibiotice
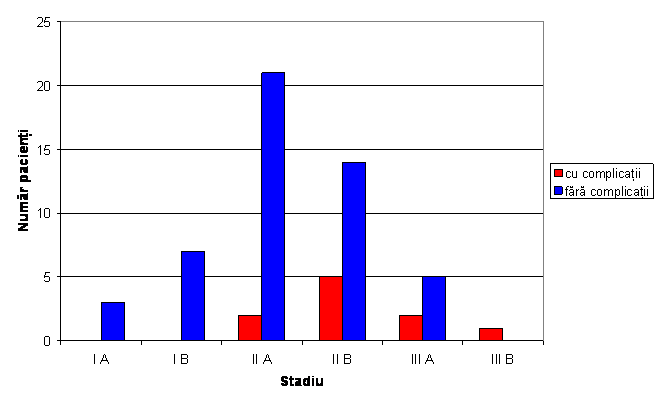
Fig. 12 Distributia pacientilor in functie de stadiul bolii si complicatii ale plagii(de- hiscenta , necroza)
Pentru ambele loturi studiate pacientele care s-au prezentat in vederea interventiei chirurgicale au fost preponderent in stadiile II A si II B .
Pacinetele din lotul operat in timp secundar au necesitat administrare de antibiotice sau Neupogen intr-un procen mai mare decat cele operate in prim timp.
Evolutia postoperatorie a pacientelor operate in timp secundar este de durata mai lunga datorita limforeei si a complicatiilor la plaga necesitand un cost suplimentar al internarii.
Numarul de zile de spitalizare datorita limforeei este mai mare pentru pacientele operate in timp secundar.
Evolutia postoperatorie a pacientelor operate in timp secundar este insotita de complicatii ale plagii intr-un procent mai mare fata de pacientele operate in prim timp
III PLAN DE NURSING
NUME SI PRENUME: P. E
VARSTA: 56ani
SEX: F
INALTIME:1,68cm
GREUTATE:78kg
NATIONALITATE: ROMANA
RELIGIE:ORTODOXA
OCUPATIE: CASNICA
STARE CIVILA: CASATORITA
MEDIUL DE PROVENIENTA: RURAL
DOMICILIUL: Com.GALDA DE JOS
CONDITII DE VIATA: CORESPUNZATOARE
DATA INTERNARII: 3.V.2007;
DATA EXTERNARII: 27.V.2007;
DIAGNOSTIC LA INTERNARE: NEOPLASM MAMAR DREPT.
ANTECEDENTE PERSONALE:
-Prima menstruatie: la 14 ani
-Ciclu menstrual: regulat la 28 zile/6-7zile
-Nr. sarcini la termen: 3
-Nr.avorturi: 3
-Menopauza la varsta de: 49 ani
-Neaga boli cronice si infecto-contagioase
-Alte afectiuni (apendicectomie in 1958; prolaps genital operat, chist ovarian stg.operat)
ANTECEDENTE HEREDOCOLATERALE:
-Bunica paterna -neo de col uterin
CONDITII DE VIATA: corespunzatoare
ISTORICUL BOLII: debut clinic de aproximativ 2 luni, cand bolnava sesizeaza prezenta unei formatiuni tumorale la nivelul sanului drept, dureroasa la palpare , care incepe sa creasca in dimensiune . Se prezinta la IOCN pentru consult de specialitate, diagnostic si tratament.
Examenul clinic si mamografic releva prezenta unui neoplasm mamar.
A) Examinarea sangelui:
- TQ=12"
- Procente de protombina 100%
- VSH(la 1 ora) 12mm/h
- Hemoleucograma cu indicii
- Nr.eritrocite 4,82 mil/ul
- Volum eritrocitar mediu(VEM)85,4fl
- Hematocrit 41,1%
- Nr.trombocite 217 mii/ul
- Volum trombocitar mediu(VTM)9fl
- Nr.leucocite 6,5 mii/ul
- Hemoglobina 13,7 g/dl
- Glucoza serica 99 mg/dl
- Uree serica 36,7 mg/dl
- Urocultura negativa
In comisia de san a centrului de tumori mamare din IOC-N , se hotaraste in prim timp
interventia chirurgicala , decizia finala este de mastectomie radicala modificata de tip
Madden.
PREGATIREA PENTRU OPERATIE:
fizica - parul ras din axila homolaterala
- dus
- capul acoperit cu batic
psihica - i-am explicat pacientei ce fel de interventie v-a suferii si necesitatea efectuarii
acesteia.
- am incurajat-o si am sustinut-o moral.
CULEGEREA DATELOR DUPA CELE 14 NEVOI FUNDAMENTALE:
1. A RESPIRA SI A AVEA O BUNA CIRCULATIE:
- toracele simetric, normal conformat
- respiratie de tip costal superior
- frecventa 20 resp./min.
- nefumatoare
- ritm respirator regulat
- puls 80 pulsatii/ min
- TA 145/70 mmHg
- zgomote cardiace bine batute
- amplitudine respiratorie medie
- coloratia tegumentelor normala
2. NEVOIA DE A BEA SI A MANCA:
- serveste masa de 3 ori pe zi
- consuma lichide putine (sucuri ,ceaiuri)
- alimentele preferate sunt supele, detesta dulciurile
- nu este alergica la alimente
- tine post la sarbatorile religioase mai importante
- cafea , alcool nu consuma
- mediu intraspitalicesc nu deranjeaza in alimentatie
3. NEVOIA DE A ELIMINA
- diureza 1500/24 h
- mictiuni 3-4/zi
- pacienta are un scaun pe zi
- a intrat la menopauza la 49 ani
4. NEVOIA DE A SE MISCA, A MENTINE O BUNA POSTURA
- sistem osteoarticular integru, mobil
- post-operator-limitarea miscarilor bratului drept din cauza durerilor cauzate de
interventia chirurgicala.
- se deplaseaza singura nu are nevoie de ajutor
5. NEVOIA DE A DORMI :
- durata somnului 8h/ noapte (inainte de internare)
- nu doarme in timpul zilei
- o data cu internarea prezinta insomnie (doarme aproximativ 4h / noapte somn intrerupt)
- somnul de noapte este intrerupt din cauza durerilor postoperatorii si din cauza anxietatii, (nelinistii)
6. NEVOIA DE A SE IMBRACA,A SE DEZBRACA:
- inainte de operatie nu necesita ajutor la imbracare
- din cauza operatiei nu se poate imbraca/ dezbraca singura, are nevoie de ajutor.
- nu-i place sa fie imbracata gros
7. NEVOIA DE A MENTINE TEMPERATURA CORPULUI IN LIMITE NORMALE:
- temperatura obisnuita 36,8*C
- dupa operatie se constata o usoara crestere a temperaturii la 37,2*C
8. NEVOIA DE A MENTINE TEGUMENTELE CURATE SI INTEGRE:
- inainte de operatie obisnuia sa faca dus
- prezinta cicatrici abdominle din cauza interventiilor suferite in antecedente
- cavitatea bucala este bine ingrijita , se spala pe dinti regulat
- pacienta prezinta dificultate in efectuarea toaletei din cauza interventiei chirurgicale, are dureri axilare si nu prezinta o buna mobilitate a membrului inferior drept. Din cauza
mastectomiei in bloc cu fascia marelui pectoral si a evidarii axilare drepte, pacienta este dependenta de ajutorul asistentei medicale in efecuarea toaletei personale.
9. NEVOIA DE A EVITA PERICOLELE:
- neliniste si suspiciune in legatura cu evolutia bolii
- voce tremurata din cauza anxietatii
- sentiment de frustare in urma interventiei chirurgicale mutilante
10. NEVOIA DE A COMUNICA:
- pacienta nu poarta ochelari
- este in bune relatii cu familia
- in general este sociabila si comunicativa
- comunica bine cu echipa de ingrijire
- odata cu aparitia bolii este putin dezorientata
11. NEVOIA DE A ACTIONA CONFORM PROPRIILOR CREDINTE SI VALORI:
- este de religie ortodoxa
- are incredere in DUMNEZEU
- participa la ritualuri religioase ortodoxe
12. NEVOIA DE A FI OCUPAT SI A SE REALIZA:
- inainte de operatie isi indeplinea activitatile casnice si gospodaresti cu usurinta
- odata cu operatia are sentimentul de incompetenta si nesiguranta, cere ajutorul
celor din jur.
- accepta ajutorul cadrelor medicale
13.NEVOIA DE A SE RECREA:
-asculta radioul , urmareste programul TV
14. NEVOIA DE A INVATA:
- nu are cunostinte despre modul in care se poate realiza recuperarea functionala a membrului superior in urma interventiei chirurgicale
- doreste sa stie cat mai multe despre boala sa si despre tratamentul ce trebuie efectuat in continuare (radioterapie,chimioterapie) si cere informatii.
NUME SI PRENUME: C.L.
VARSTA: 44 ani
SEX: feminin
INALTIME: 65cm
GREUTATE: 60kg
Nationalitate: romana
RELIGIE: ortodoxa
OCUPATIE: functionar
STARE CIVILA: casatorita , 1 copil
MEDIU DE PROVENIENTA:URBAN
DOMICILIUL: Jud.Brasov, Loc.Fagaras
CONDITII DE VIATA : corespunzatoare
DATA INTERNARI:
DATA EXTERNARII
DIAGNOSTIC LA INTERNARE:Tumoara mamara stg.
ANTECEDENTE PERSONALE:
-prima menstruatie: la varsta de 14 ani
-ciclul menstrual: U.M. 24/06/1999
-nr.sarcini la termen:1
-nr.avorturi:0
ANTECEDENTE HEREDOCOLATERALE:
-neaga boli in familie
ALTE AFECTIUNI:-neaga
STARI, FACTORI, RISCURI CANCERIGENE:
- etilism-nu
tabagism-nu
ISTORICUL BOLII:
Boala actuala a debutat afirmativ in urma cu 2 luni, bolnava depistand prin autopalpare o formatiune tumorala axilara pentru care se prezinta la medic, fiind indrumata
la IOCN pentru diagnostic si tratament .Urmeaza 4 sreii de chimioterapie si in urma bilantului terapeutic i se recomanda interventia chirurgicala
CLASIFICAREA TUMORII: T2N2M0 , STD.III - A
PUNCTIA CITOLOGICA: din tumoara pozitiva
EXAMEN MAMOGRAFIC: releva prezenta unei tumori de 4/4 cm situata la unirea C.S.I./ C.I.I. si GAX4/3 cm.
EXAMENUL RADIOLOGIC: - nimic activ pleuro-pulmonar
EXAMENE DE LABORATOR:
- calciu seric: 9,5 mg/ dl
- magneziu seric:2,2 mg/ dl
- sodiu seric: 144 urg/l
- alaninaminotransferaza (GPT/ALAT/ALT) : 23 u/ l
- aspartataminotransferaza (GOT/ASAT/AST) :25u/ l
- fosfataza alcalina : 70 u/ l
- lactat de hidrogenaza (LDH):513
- bilirubina totala: 0,9mg/dl
- glucoza serica:98mg/dl
- uree serica:37,9 mg/dl
- creatinina serica:0,9 mg/dl
- VSH:la 1h 6 mmhg
- eritrocite: 4,75 mil/ ael
- hematocrit: 44,1%
- nr.trombocite: 272 mii/ ul
- nr.leucocite: 6,3 mii/ ael
- hemoglobina:14,3 g/dl
EXAMEN SEROLOGIC:VDRL dubios +/-
- anti treponema palidum- micro -negativ
IN COMISIA DE SAN a centrului de tumori mamare ,din IOC-N se decide administrare de polichimioterapie neoadjuvanta tip EC. Se administreaza 4 cicluri PCT x EC la intervale de 21 de zile intre cure. Dupa administrarea ultimei cure de chimioterapie se face o noua evaluare a bolii. Se constata ca nodulul axilar si tumora a scazut in dimensiuni, motiv pentru care se considera oportuna interventia chirurgicala. Operatia ce v-a urma este
MRM de tip Madden.
PREGATIREA FIZICA: pregatirea pentru operatie consta in raderea parului
din axila, dus si acoperirea capului cu batic sau peruca.
PREGATIREA PSIHICA:cuprinde incurajarea bolnavei, reducerea anxietatii
pe cat posibil explicarea tipului de operatie pe intelesul pacientei.
CULEGEREA DATELOR DUPA CELE 14 NEVOI FUNDAMENTALE
1.NEVOIA DE A RESPIRA SI A AVEA O BUNA CIRCULATIE:
- torace normal conformat
- 18 resp/ min
- respiratie de tip costal superior
- puls 80 p/ min
- TA 120/ 80 mmhg
- coloratia fetei, tegumentelor, extremitatilor normala.
2. NEVOIA DE A BEA A MANCA:
- consuma lichide in cantitate de 1500-2000 ml pe zi
- consuma cafe ocazional
- nu are preferinte alimentare
- nu este alergica la alimente
- G = 60 kg
- I = 65cm
3.NEVOIA DE A ELIMINA:
- 3-4 mictiuni pe zi
- diureza 1800 ml/ zi
- urina normal colorata ,fara elemente patologice.
- un scaun pe zi de consistenta normala
4. NEVOIA DE A SE MISCA, A MENTINE O BUNA POSTURA:
- pacienta nu prezinta dificultate in efectuarea miscarilor
- se deplaseaza singura , nu are nevoie de insotitor
- sistemul osteoarticular integru, mobil
5. NEVOIA DE A DORMI ,A SE ODIHNI:
- somnul este intrerupt din cauza mediului intraspitalicesc
- o deranjeaza zgomotul
- somnul de noapte este intrerupt de aparitia durerii
- durata somnului din 24 ore este de 6ore
6. NEVOIA DE A SE IMBRACA SI DEZBRACA:
- o face singura, nu necesita ajutor
- isi alege hainele in functie de ocazii si anotimp
7.NEVOIA DE A MENTINE TEMPERATURA CORPULUI IN LIMITE NORMALE:
- temperatura obisnuita 36,5*c
- temperatura in salon este corespunzatoare
8. NEVOIA DE A MENTINE TEGUMENTELE CURATE SI INTEGRE:
- pielea este de culoare normala si este integra
- igiena corporala deosebita
- se spala pe dinti dupa fiecare masa , isi clateste gura cu solutii antiseptice.
- parul este foarte scurt-se reface in urma alopeciei aparuta ca efect secundar
al chimioterapiei.
- in fiecare saptamana isi face manichiura si isi unge unghiile cu vitamina E si A.
9. NEVOIA DE A EVTA PERICOLELE:
- neliniste si suspiciune in legatura cu evolutia bolii.
- teama de a nu se mai trezi dupa anestezie.
- neliniste in legatura cu aspectul fizic dupa efectuarea operatiei si integrarea in
familie.
10. NEVOIA DE A COMUNICA CU SEMENII:
- este sociabila si comunicativa.
- are un limbaj adecvat , vorbeste in ritm moderat.
- nu este o fire inchisa , spune tot ce are pe suflet si comunica orice lucru mic
care o deranjeaza.
- este in bune relatii cu familia.
11. NEVOIA DE A ACTIONA CONFORM PROPRIILOR CREDINTE
SI VALORI:
- este o persoana religioasa .
- foarte frecvent tine post.
- participa la slujbele religioase care au loc in capela institutului .
12. NEVOIA DE A FI OCUPAT:
- are o singura fiica de care are grija si se ocupa mult de ea.
- doreste sa-si desfasoare activitatea de a munci in continuare pentru a se simti
utila dar se teme ca dupa interventia chirurgicala nu va mai putea face fata
locului de munca.
13. NEVOIA DE A SE RECREEA , A SE DESTINDE :
- este o placere sa se plimbe si sa converseze.
- in timpul liber citeste foarte mult.
- la sfirsit de saptamana se recreaza la cabana personala de la padure.
14.NEVOIA DE A INVATA:
- solicita ajutorul asistentei medicale .
- nu se opune la propunerile cadrelor medicale.
- doreste sa fie informata despre boala.
- este la curent cu noutatile , citeste ziare , reviste, etc.
- doreste sa stie cat mai multe in legatura cu evolutia bolii.
PROBLEMA |
OBIECTIVE |
INTERVENTII |
EVALUARE |
|
1. ANXIETATE MARCATA DATORITA MRM, TEAMA DE CANCER SI DE MOARTE |
1.Ameliorarea anxietatii in 2 zile de la internare 2. Pacienta sa-si exprime temerile si sa discute deschis. |
Interventii delegate administrarea medicatiei anxiolitice si antidepresive la indicatia medicului Interventii autonome acord suport psihologic pacientei si familiei incurajez pacienta si familia sa discute despre teama si anxietatea cu privire la operatie si diagnostic sustinerea morala a pacientei si familiei, prezentarea unor cazuri cu evolutie favorabila explic necesitatea drenarii secretiilor din plaga operatorie cu ajutorul tubului si a pungii de dren |
Bolnava a inceput sa comunice mai usor despre temerile ei, ale caror rezultate au fost scaderea anxietatii. Bolnava intelege informatiile despre controalele necesare si despre terapia pe care trebuie sa o urmeze in continuare. |
|
2. ALTERAREA SOMNULUI DATORITA DURERII SI ANXIETATII |
Pacienta sa nu mai prezinte dureri in 3-4 zile de la operatie. Pacienta va fi capabila sa doarma 6 h/ noapte, somn neintrerupt in urmatoarele 4 zile. |
Interventii delegate administrarea medicatiei antialgice la nevoie administrarea de sedative cu ½ h inainte de culcare (1 tb Diazepam), la indicatia medicului Interventii autonome asigurarea unui mediu corespunzator pentru un somn linistit, odihnitor asezarea bolnavei in pozitie de decubit dorsal sau cu toracele usor ridicat astfel incat cotul sa fie mai sus decat umarul, mana mai sus decat cotul, relaxata reducerea anxietatii prin explicarea unor procedee ajut pacienta sa puna bratul pe perna. |
Dupa 2 zile pacienta reuseste sa doarma 6 h/ noapte, somn neintrerupt. Dupa 4 zile pacienta se obisnuieste cu conditiile din spital si are un somn mai linistit. |
|
3. ALTERAREA INTEGRITATII TEGUMENTELOR LA NIVELUL CICATRICII POSTOPERATORII |
Pacienta nu va avea complicatii infectioase la nivelul tegumentelor. |
urmaresc semnele de infectie si inflamatie prin verificarea in permanenta a pansamentului efectuez toaleta plagii zilnic se verifica pansamentul sa nu stranga si controlez tubul de dren evit masurarea TA, recoltarea de sange si injectiile iv pe bratul afectat explic semnele de infectie ce cuprinde roseata, caldura, inflamatia si scurgerea de lichid din plaga se va controla contractura muschilor bolnavei, prezenta tonusului si a sensibilitatii. |
Incizia nu este rosie, nu este inflamata si nu este infectata. |
|
4. INCAPACITATEA DE A MISCA BRATUL DREPT DIN CAUZA INTERVENTIEI CHIRURGICALE |
Pacienta sa-si redobandeasca mobilitatea bratului in 2 saptamani. |
explic necesitatea efectuarii de exercitii fizice in limita posibilitatilor explic necesitatea evitarii miscarilor bruste pentru a nu se deschide plaga |
Dupa 2 saptamani pacienta este capabila sa-si foloseasca bratul pentru efectuarea autoingrijirilor. |
|
5. DIMINUAREA CAPACITATII DE A-SI EFECTUA OBLIGATIILE CASNICE SI SOCIALE |
Obiectiv pe termen lung - pacienta va reusi sa-si indeplneasca obligatiile casnice in cel mult 2 luni |
incurajez pacienta in legatura cu evolutia bolii, si efectele benefice ale exercitiilor bratului pentru a putea fii independenta in activitatile sale. |
Pacienta se va reinegra in activitatile sociale in decurs de 2 luni. |
CAZUL II
|
PROBLEMA |
OBIECTIVE |
INTERVENTII |
EVALUARE |
|
1. ALTERAREA CONFORTULUI FIZIC DIN CAUZA DURERII IN URMA INTERVENTIEI CHIRURGICALE |
Ameliorarea durerii in x ore. Pacienta isi va regasi echilibrul fizic intr-o saptamana |
Interventii delegateadministrez la indicatia medicului postoperator calmante, antialgice (Algocalmin, Piafen, Fortral) Interventii autonome evaluez durerea si notez in foaia de observatie caracteristicile si mijloacele folosite pentru calmare. ii explic pacientei ca poate avea o senzatie fantoma din cauza lipsei sanului. |
Pacienta este echilibrata fizic, nu prezinta dureri in decurs de 1 saptamana de la interventia chirurgicala. |
|
2. ALTERAREA CONFORTULUI PSIHIC DIN CAUZA FRICII DE MOARTE SI A EVOLUTIEI BOLII |
Pacienta sa fie echilibrata psihic si sa-si redobandeasca increderea in sine si in efectele benefice ale interventiilor aplicate de catre echipa de ingrijire. |
Interventii delegateadministrez anxiolitice la indicatia medicului Interventii autonome am determinat pacienta sa-si exprime nelinistea, teama cu privire la operatie si evolutia bolii am informat pacienta despre posibilitatea protezarii ulterioare a sanului acord suport psihologic familiei si ii sfatuiesc sa fie in permanenta alaturi de bolnava si sa o incurajeze incurajez pacienta pentru a-si privii cicatricea. |
Pacienta este capabila sa-si exprime deschis sentimentele si emotiile legate de evolutia bolii si are cunostinte suficiente despre boala. |
|
3. SOMN INSUFICIENT CANTITATIV SI CALITATIV DIN CAUZA ANXIETATII SI A DURERII |
Pacienta va avea un somn linistit fara intreruperi, timp de 7-8 h/ noapte in urmatoarele 3 zile. |
Interventii delegateadministrarea unui somnifer de tipul Ciclobarbitalului, Fenobarbital la indicatia medicului Interventii autonome am asigurat un microclimat corespunzator, salon aerisit, temperatura potrivita, lenjerie de pat curata am recomandat pacientei sa consume inainte de culxcare un ceai sau lapte cald, sa citeasca o revista reconfortanta. |
Dupa 3 zile pacienta este capabila sa doarma 7 h/ noapte, somn neintrerupt. |
|
4. RISC DE COMPLICATII LA NIVELUL PLAGII: HEMORAGII, INFECTII |
Obiectiv permanent - prevenirea complicatiilor. |
controlez drenajul, efectuez toaleta si tratarea plagii in conditii de perfecta asepsie pentru vindecarea cat mai rapida urmaresc aspectul pansamentului, aparitia durerii locale sau a temperaturii. respect normele de prevenire a infectiilor nosocomiale. |
Pacienta nu prezinta semne care sa demonstreze instalarea complicatiilor. |
BIBLIOGRAFIE
MURESAN MIHAI_ANDREI -Chirurgie oncologica : CANCERUL MAMAR 2001
2. Robison EK, Hunt KK. NONINVAZIVE BREAST CANCER. SURGICAL
ONCOLOGI HANDBOOK
3. Schwartz G, Finkel G, Garcia J , et al LOBULAR NEOPLASIA OF THE
BREAST
4.Rancea A.C-" Cancerul de san operabil" - 1996
5.Rancea A.C. -"Explorari morfofunctionale in oncologie"-1996
6.Suzanne C. Smeltzer,Brenda Bare-"Medical surgical nursing "-2004
7.Titirca Lucretia- "Ghid de nursing"
8.Torok K, Peley G. et al-"The rol of sentinel lymph node biopsi for staging
patients with ductal carcinoma in situ of breast" 2005
9. Van Rijk MC. Tanis PJ et al-" Clinical implications of sentinel nodes
outside the axial and internal chain in patient with breast cancer" 2004