|
CUM SA FACETI FATA UNEI SARCINI CU RISC CRESCUT SAU CU PROBLEME
Sarcina este un proces normal, nu o boala care ar trebui tratata - asa spune dogma populara despre sarcina in zilele noastre. Dar daca sarcina dvs. este una cu risc crescut, sunteti pe deplin constienta ca aceasta zicala nu este universal valabila. Desi puteti resimti multa bucurie si anticipatie, pe care si cuplurile "normale' le resimt, si sotul dvs. veti trai probabil si cu:
Anxietate. In timp ce ceilalti viitori parinti se pregatesc cu entuziasm pentru sosirea bebelusului, puteti fi mult prea preocupata de bunastarea de zi cu zi a dvs. si a copilului dvs. pentru a avea timp sa va ganditi la viata cu un bebelus.
Resentimente. In special daca aveti limitari ale activitatii, puteti avea resentimente fata de toate restrictiile la care v-a supus sarcina dvs. cu risc crescut ("De ce eu? De ce trebuie sa renunt la slujba mea? De ce trebuie sa stau in pat?'). Furia poate fi indreptata catre copil, sot sau in alta parte. Si viitorul tata poate avea propriile resentimente ("De ce trebuie sa fac eu toata treaba? Chiar trebuie sa stea ea in pat? Chiar trebuie sa stau cu ea acasa in fiecare seara?'). Pot exista resentimente neexprimate de ambele parti cu privire la costurile crescute ale ingrijirilor medicale, ale controalelor si monitorizarii, la lipsa sexului, daca acesta este interzis. Amandoi puteti sa va urati pentru ca aveti aceste resentimente si pentru incapacitatea de a le controla.
Vinovatia. Va puteti chinui cu intrebarea: ce am facut pentru a avea o sarcina cu risc crescut, sau pentru pierderea sarcinilor anterioare, desi, in majoritatea cazurilor cauzele acestora nu au nici o legatura cu actiunile dvs. Va puteti simti mai putin valoroasa ca persoana daca trebuie sa stati in pat sau sa plecati devreme de la serviciu. Puteti sa va temeti ca restrictiile pot supune la tensiuni relatia cu sotul sau cu ceilalti copii. Si taticul se poate simti vinovat, de asemenea - vinovat ca dvs. sunteti cea care suferiti, sau vinovat pentru resentimentele pe care le are.
Sentimente de incapacitate. Daca nu puteti avea o sarcina "normala', va puteti considera handicapata intr-un fel ("De ce nu pot sa fiu ca altele?')
Presiuni constante. Ca viitor parinte cu risc crescut, va trebui sa va ganditi la sarcina si la solicitarile acesteia in fiecare moment al fiecarei zile, oprindu-va tot timpul pentru a va intreba: "Am voie sa fac asta? Pot sa fac asta? Cand am urmatorul test? Mi-am luat medicamentele?'
Stres conjugal. Orice tip de criza supune casnicia la stres, dar o sarcina cu risc crescut adesea adauga stresul legat de limitarea sau interdictia contactului sexual, ceea ce poate sa faca dificila satisfacerea dvs. in intimitate. Pot exista stresuri suplimentare, legate de cheltuielile crescute legate de sarcina (multe dintre ele nefiind rambursate total de planul de asigurari) si de pierderea de venit legata de faptul ca nu puteti continua sa lucrati.
Stresul de a fi singura. Daca sunteti o mama singura, cu o sarcina cu risc crescut, stresul poate fi enorm. Va trebui sa cereti ajutorul altora, mai des decat va convine. Poate ca nu veti avea pe nimeni sa va tina de mana cat asteptati sa auziti rezultatele la ultimul dvs. test - si nimeni cu care sa puteti discuta consecintele. Puteti fi fortata sa petreceti multe nopti singura incercand sa va relaxati sau chiar in pat, fara cineva care sa va ajute. Va puteti chiar intreba de ce ati ajuns in aceasta situatie de la bun inceput.
Desi rasplata finala cu siguranta va face ca toate eforturile sa merite, urmatoarele 9 luni ar putea fi dure pentru dvs. si sot. Urmatoarele aspecte v-ar putea usura trecerea prin aceasta perioada:
Planificarea financiara. Asa cum alti parinti fac economii pentru colegiul copilului, dvs. va trebui sa faceti economii pentru a va asigura o nastere in siguranta a copilului. (Este ideal sa stiti dinainte ca veti avea o sarcina cu risc crescut, adica scumpa, dar acest lucru nu este totdeauna posibil, cel putin nu prima data.) Daca stiti ca va asteapta cheltuieli mari, este rational sa cautati sa va platiti cel mai bun plan de asigurari medicale si sa va planificati bine bugetul, pentru a putea face rezerve de cash inainte ca sarcina sa inceapa. Daca nu stiti dinainte acest lucru, incepeti sa strangeti (din punct de vedere financiar) cureaua imediat ce aflati ca sunteti gravida.
Planificare sociala. Daca sarcina necesita repaus la
pat, partial sau total, nu va resemnati cu o viata de pustnic. Invitati-va cei
mai buni prieteni la cina in dormitor (comandati pizza si rugati pe cineva sa
aduca niste Sangria falsa), la un joc de Monopoly, Scrabble, sau carti, sau sa
vedeti un film abia aparut pe caseta video. Daca trebuie sa lipsiti de la un
eveniment important in familie, nunta unui prieten sau petrecerea anuala a
companiei dvs., rugati, pe sotul dvs. sau o ruda sa va inlocuiasca si sa
inregistreze (fie in amintirile sale, pe caseta audio sau video, sau cu o
camera digitala) pentru a putea sa va spuna mai tarziu si dvs. ce s-a
petrecut. Daca sora dvs., se marita la
Umpleti-va timpul. Luni - sau chiar cateva saptamani - in pat, suna ca o condamnare pe viata. Dar poate le puteti privi ca pe un timp potrivit pentru a putea face tot ce nu ati avut pana acum timp sa faceti in viata dvs. frenetica. Cititi acele bestsel-eruri despre care vorbesc toti, sau unii dintre vechii scriitori clasici pe care niciodata nu ati ajuns sa-i cititi. Incepeti sa va abonati la reviste pentru parinti - probabil nu veti mai avea niciodata timp sa le cititi, ca acum. Inscrieti-va la un club video ce ofera o buna selectie de casete si preturi bune (cati oameni mai au timp sa beneficieze de avantajul acela oferit de "doua filme la pret de unul singur'?). Invatati o limba straina, ascultati o carte buna (citita pe caseta) daca ati obosit sa cititi singura, sau cultivati-va un nou interes prin ascultarea casetelor audio. Invatati sa impletiti sau sa tricotati sau sa brodati - si faceti ceva pentru dvs., pentru sotul dvs., pentru mama sau doctorul dvs., daca sunteti prea superstitioasa sa impletiti ceva pentru bebelusul dvs. Daca va este permis sa stati ridicata in fund, faceti rost de un laptop si organizati-va finantele sau navigati pe net si invatati mai multe lucruri despre sarcina s; maternitate. Tineti-va un jurnal cu gandurile dvs., atat cele bune cat si cele rele, atat ca mod de a va umple timpul cat si de solutionare a resentimentelor. Faceti colectie cu cele mai bune cataloage si faceti-va cumparaturile comandand telefonic, sau on-line.
MAMICILE AJUTA ALTE MAMICI
Adesea o femeie cu o sarcina cu risc crescut sau dificila, sau care a suferit pierderea unei sarcini, se simte marginalizata si singura, ea este constienta in mod acut de cat de diferita este experienta ei de sarcina de aceea a prietenelor sale "normale'. Daca asa va simtiti si dvs. puteti gasi confort, empatie si sprijin intr-un grup de femei care au experiente similare. Discutiile dintr-un grup de sprijin pot cuprinde subiecte precum sentimentul de vinovatie sau incapacitate de a avea o sarcina normala, cum sa faceti fata faptului ca trebuie sa stati acasa sau la spital, cum sa faceti fata unei sarcini cu risc crescut, ca parinte singur, ingrijorari pentru sarcinile ulterioare, plangerea unui copil pierdut, gasirea unor surse de sprijin emotional, cum sa faceti fata sentimentelor de instrainare. In cadrul grupurilor de sprijin sunt schimbate numeroase sfaturi practice - de exemplu, cum sa va ocupati de gospodarie atunci cand trebuie sa stati in pat, cum sa va ingrijiti de restul familiei atunci cand aveti un bebelus internat la terapie intensiva, cum sa obtineti cea mai buna ingrijire pentru o anumita boala. Continuand sa mergeti la un asemenea grup de sprijin chiar si dupa ce va simtiti mai bine (sau nasteti) va ajuta sa treceti propria experienta printr-un ciclu complet si va ajuta si sa va vindecati, ajutand totodata si pe celelalte femei care au nevoie de sprijin.
Daca credeti ca v-ar ajuta un grup de sprijin, incercati sa vedeti daca exista vreunul in zona dvs., care sa va indeplineasca cerintele speciale (intrebati-va medicul, moasa, spitalul sau asistentele de la spital). Daca nu exista nici unul si aven' energia necesara, ganditi-va sa faceti rost de numele femeilor aflate in situatii similare si sa alcatuiti chiar dvs. un grup de sprijin.
Daca trebuie sa stati in pat si nu puteti merge la intalnirile grupului de sprijin, incercati discutii on-line cu alte mame gravide aflate in pat, ocazional tineti o intalnire acasa la dvs., sau inscrieti-va in "Leftbide Lines', ziarul femeilor cu sarcini complicate. (Sidelines National Support Network, PO Box 1808, Laguna Beach, CA92652, telefon (949) 497-2265 si vizitati-le site-ul pe www.sidelines. org.)
Cel mai bine, faceti ceva pentru ceilalti. Nimic nu va poate face sa va simtiti atat de bine ca asta. Dati telefoane in scop caritabil, sigilati si stampilati scrisori pentru o organizatie pe care ati dori s-o ajutati, scrieti scrisori vesele rudelor si prietenilor varstnici.
Pregatirea nasterii. Daca nu puteti merge la cursuri de Lamaze, rugati-l pe partenerul dvs. sa mearga si sa le inregistreze pe caseta sau sa ia notite si sa va povesteasca ce a invatat. Daca dormitorul dvs. este mare si grupa de curs este mica, intrebati daca ceilalti ar dori sa tina cel putin o sedinta acasa la dvs. Desi ati putea simti ca invatand despre nasterea normala ar fi un fel de piaza-rea, scazandu-va sansele dvs. de a avea una, va fi important sa fiti cat mai informata posibil. Cititi ce puteti, pe aceasta tema, in carti si on-line, vedeti un curs de pregatire pentru nastere pe caseta video. Si, desi probabil ca ati prefera sa evitati acest lucru, aflati si tot ce puteti despre nasterea pentru persoanele care sufera de boala dvs. particulara - din carti, cat si de la medicul dvs.
Sprijin mutual. O sarcina cu risc crescut, in special atunci cand exista multe restrictii, este un adevarat test de incercare pentru o relatie. Veti trece prin multe luni de zile in care multe dintre placerile normale vor lipsi (sex, cinele in oras, si excursiile de weekend, de exemplu) si cand chiar bucuria de a astepta uri copil, devine tulburata sau confuza. Pentru a va asigura ca in final veti avea un bebelus sanatos si o relatie sanatoasa, fiecare dintre dvs. va trebui sa se gandeasca la nevoile celuilalt. Ca mama gravida, nevoile dvs. vor fi cele mai evidente. Veti avea nevoie de sprijin pentru tot ce faceti, de la mentinerea pe o dieta restrictiva pana la evitarea activitatilor interzise. Dar puteti neglija nevoile sotului dvs., care trebuie sa va ofere dvs. cea mai mare pane a sprijinului de care aveti nevoie. Chiar si din pozitia dvs. de tintuita la pat sau altcumva restrictiva, ar trebui sa incercati sa cunoasteti sentimentele partenerului dvs. si sa-l faceti sa stie cat de important este el in ceea ce se intampla cu dvs. Desi, in mod realist, nu va va fi intotdeauna usor, faceti-va timp pentru romantism oricand puteti - o cina saptamanala, la lumina lumanarilor, in pat (comandati mancare la un restaurant, daca sotul dvs. nu prefera sa gateasca) poate sa va ajute sa va reaprindeti flacara relatiei dvs.
Sublimarea sexuala. A face dragoste nu trebuie sa insemne contactul sexual prin penetrare. Exista numeroase moduri de a va bucura de intimitate in sarcina, chiar atunci cand medicul dvs. spune "fara sex'.
Sprijin spiritual. Exercitiile de relaxare, meditatia, vizualizarea sau rugaciunea pot sa va ajute sa depasiti acest rastimp dificil - nu numai emotional, dar adesea si fizic. Astfel de tehnici complementare s-au demonstrat ca stimuleaza functia sistemului imun, reduc durerea si imbuna tatesc modul cum se simt pacientii cu probleme medicale.
Sprijin exterior. Ca si in cazul altor crize ale vietii, faptul ca puteti discuta cu altii aflati in aceeasi situatie va poate ajuta enorm. Acest lucru este important in special pentru mama singura. Vedeti textul incadrat de la pagina 489 pentru sfaturi utile.
Cand apare o problema
Daca ne gandim la procesele incredibile care sunt implicate in crearea unui bebelus, de la diviziunea impecabil de precisa a oului fertilizat, pana la transformarea dramatica a masei informe de celule intr-o mica forma umana, este chiar un miracol ca totul merge perfect in cea mai mare parte a cazurilor. Si nu este foarte surprinzator ca uneori, foarte rar, ceva nu decurge cum trebuie. Medicina moderna, educatia sanitara moderna si intelegerea semnificatiei dietei si a stilului de viata asupra sarcinii, toate au imbunatatit enorm sansele ca o sarcina (si travaliul si nasterea care ii urmeaza) sa fie dusa la bun sfarsit cu succes si in siguranta, fara nici un fel de problema. Din fericire, cu tehnologia moderna de partea noastra, chiar atunci cand se iveste vreo complicatie, diagnosticul precoce si tratamentul ei poate, de obicei, s-o rezolve, permitand ca povestea sarcinii sa capete un final fericit.
Majoritatea femeilor trec prin sarcina si nastere fara complicatii. Daca nu ati avut nici o complicatie pana acum, atunci acest capitol, care descrie cele mai des intalnite complicatii si simptomele si tratamentul lor, nu este pentru dvs. Sariti peste el, pentru a evita anxietatea inutila.
Complicatiile sarcinii
Urmatoarele afectiuni, desi sunt cele mai frecvent intalnite complicatii, sunt totusi putin probabil sa fie resimtite de femeile gravide, in general. Asa ca cititi acest capitol doar daca ati fost diagnosticata cu o complicatie sau resimtiti simptome care ar putea indica o complicatie. Daca sunteti diagnosticata cu o complicatie, folositi discutia despre aceasta, din acest capitol, ca o privire de ansamblu - ca sa stiti cu ce va luptati - dar informatii mai exacte (si posibil diferite) veti primi de la medicul dvs.
Avortul precoce
Ce este? Un avort spontan (sau o pierdere a sarcinii) este expulzia spontana a embrionului sau fatului din uter, inainte ca el sa fie capabil sa traiasca in afara uterului. O astfel de pierdere de sarcina in primul trimestru se numeste avort precoce. Avortul precoce este foarte frecvent (multi medici cred ca practic toate femeile au cel putin unul in perioada ei reproductiva), el aparand in 40-65% din conceptii. Mai mult de jumatate din avorturile precoce apar atat de devreme, incat femeia respectiva nici nu suspecteaza inca sarcina (de aceea rata avorturilor in randul sarcinilor diagnosticate este mult mai scazuta), asa ca aceste avorturi trec adesea neobservate, luate uneori drept un flux menstrual mai abundent. Marea majoritate a femeilor care sufera un avort precoce, vor avea o sarcina normala ulterior.
Avortul precoce este de obicei legat de o anomalie cromozomiala sau alta anomalie genetica la embrion. In multe cazuri avortul este declansau de catre un embrion sau fat care nu mai traieste. Poate fi de asemenea cauzat de insuficienta hormonilor de sarcina, secretati de organismul mamei, de o secretie inadecvata de hormoni tiroidieni sau un consum prea mic de iod, de o reactie imuna impotriva embrionului, sau, posibil, un exces de hormon prolactina. Factorii de mediu - precum nutritia proasta, infectiile, fumatul, alcoolul si asa mai departe - pot juca si ei un rol. intr-o sarcina normala, avortul nu este cauzat de exercitiul fizic, sex, munca intensa, sau ridicarea obiectelor grele. Nici greata si varsaturile, chiar severe, nu declanseaza un avort. De fapt, exista unele dovezi ca femeile care le resimt, au o probabilitate mai scazuta de a pierde sarcina. Este de asemenea, improbabil ca avortul sa fie cauzat de o cadere, o lovitura sau o sperietura brusca.
Semne si simptome. Cel mai adesea, exista sangerare cu crampe sau durere in centrul partii inferioare al abdomenului sau dureri de spate. Cateodata exista dureri severe sau persistente care dureaza 24 de ore sau mai mult si nu sunt insotite de sangerare, sau sangerare abundenta (ca o menstruatie) fara durere, sangerare usoara dar persistenta (care continua 3 zile sau mai mult). Se pot pierde cheaguri sau mase tisulare gri, atunci cand avortul incepe.
Tratament Atunci cand exista sangerare sau dureri, se numeste amenintare de avort, avortul nu se va intampla neaparat, dar exista sansa ca el sa aiba loc. Daca, la examinare, medicul descopera ca colul uterin este dilatat si/sau membranele care inconjoara fatul s-au rupt, se presupune ca a avut loc un avort sau ca avortul este in desfasurare. Intr-un astfel de caz, nu se poate face nimic pentru a preveni pierderea sarcinii. Daca sa pierdut masa tisulara fetala, probabil ca avortul a avut deja loc.
Pe de alta parte, daca fatul se dovedeste ca este viu, fie prin ecografie, fie prin Doppler, si nu exista dilatatia cervixului, sunt sanse mari ca amenintarea de avort sa nu duca la avort. Daca fatul este mort dar nu a fost inca eliminat din organismul mamei, se numeste sarcina oprita in evolutie.
In amenintarea de avort, medicul va va impune probabil repaus la pat si restrangerea activitatilor, inclusiv a contactului sexual, si posibil va va prescrie calmante pentru durere, pana cand aceasta va trece. Alti medici nu va dau nici un tratament, pornind de la ideea ca o sarcina anormala se va termina (cu sau fara medicatie), iar una sanatoasa va ramane pe loc (de asemenea, cu sau fara medicatie). Hormonii, administrati mai demult de rutina pentru sangerare in prima parte a sarcinii, sunt rareori recomandati astazi, deoarece exista dubii cu privire la eficienta lor si ingrijorari ca ei pot avea efecte nedorite asupra fatului, daca sarcina continua. In cazuri foarte neobisnuite, totusi, pacientele cu antecedente de pierderi de sarcini, care par sa produca prea putin progesteron, s-ar putea sa aiba beneficii de pe urma administrarii hormonilor, in caz de avorturi recurente, atunci cand cauza o reprezinta excesul de prolactina, medicamentele care reduc nivelul de prolactina in sangele mamei pot permite ducerea la termen a sarcinii.
SANGERAREA IN PRIMA PARTE A SARCINII
Sangerarea la inceputul sarcinii poate fi inspaimantatoare, dar, din fericire nu semnaleaza de obicei vreo problema. Doua dintre cauzele cele mai frecvente de sangerare in primul trimestru de sarcina - dintre care nici una nu indica vreo problema sunt:
Implantarea normala a sarcinii pe peretele uterin. O astfel de sangerare apare atunci cand oul fertilizat se ataseaza de peretele uterului, este de scurta durata si putin abundenta, durand 1-2 zile. Implantarea are loc in mod normal la 5-10 zile dupa conceptie.
Modificari hormonale la momentul cand ar fi trebuit sa survina menstruatia in mod normal.
Sangerarea este in general usoara, desi ocazional cate o femeie resimte o sangerare ce pare o menstruatie normala.
Adesea nu se poate sti cu exactitate cauza sangerarii, dar aceasta se opreste spontan si, ca in situatiile de mai sus, sarcina continua pana la rezultatul fericit scontat. Ca precautie totusi, orice sangerare ar trebui raportata medicului pentru a putea fi evaluata. Fiti exacta atunci cand descrieti sangerarea. Este intermitenta sau persistenta? Cand a inceput? Este cu sange rosu deschis sau inchis, maronie sau rozata? Este sangerarea suficient de abundenta incat sa umple un tampon extern intr-o ora, sau doar spotting ocazional, sau undeva la mijloc? Are vreun miros neobisnuit? Ati pierdut si fragmente tisulare (bucati de material solid) impreuna cu sangele? (daca da, incercati sa le pastrati intr-o punga de plastic sau borcan). Asigurati-va ca raportati si toate simptomele de insotire ale sangerarii, cum ar fi greata si varsaturile excesive, crampe sau dureri de orice fel, febra, slabiciune si asa mai departe.
Usoara sangerare (spotting) care nu este insotita de alte simptome nu se considera o situatie de urgenta, daca aceasta incepe la miezul noptii, puteti astepta pana dimineata pentru a va suna medicul. Orice alt tip de sangerare necesita un apel de urgenta la medic sau, daca medicul nu este disponibil, o excursie la spital, de urgenta (la camera de garda), caci poate indica o cauza mai ingrijoratoare si mai putin frecventa, cum ar fi:
Avortul. In cazul unei amenintari de avort, exista sangerare, care devine abundenta si este insotita de dureri (crampe) in abdomenul inferior, care pot fi intermitente. Atunci cand avortul este in desfasurare, se elimina in general si material tisular embrionar impreuna cu sangele. O secretie maronie ar putea indica o sarcina oprita in evolutie (vedeti pagina anterioara). Uneori, atunci cand oul fertilizat (ovulul) nu se dezvolta se constata un sac embrionar gol si nu se elimina deloc material.
Sarcina ectopica. Semnele ei includ sangerare (redusa) vaginala maronie sau sangerare usoara, intermitenta sau persistenta, insotita de dureri abdominale si/sau in umar, care pot fi adesea severe.
Sarcina molara. O secretie maronie continua sau intermitenta este simptomul principal al acestei probleme rare.
Uneori, atunci cand are loc un avort, el este incomplet - se expulzeaza doar partial placenta, sacul si embrionul. Daca ati suferit un avort sau suspectati acest lucru, si durerile si/sau sangerarea continua, sunati-va imediat medicul. S-ar putea sa fie nevoie de dilatatie si chiuretaj uterin2 pentru a opri sangerarea. Este un procedeu simplu, in care colul uterin este dilatat si orice resturi de fat sau tesut placentar sunt fie aspirate, fie chiuretate. Sau medicul dvs. poate urma o abordare de tipul supravegherii, o abordare expectativa ("asteapta sa vada ce se intampla'). Aceasta pare sa fie la fel de eficienta ca si dilatatia cu chiuretaj, atunci cand femeia nu are febra, are tensiunea arteriala si pulsul stabile si nu are sangerare sau dureri excesive. In majoritatea cazurilor, uterul va expulza in mod natural resturile din interiorul sau, fara nici o interventie exterioara. (Daca este posibil, pastrati materialul eliminat intr-un recipient curat. Medicul dvs. poate doreste sa-l evalueze pentru a cauta indicii despre cauza avortului). Folosirea de medicamente pentru a elimina resturile sarcinii din uter, pare a fi mai putin eficienta decat chiuretajul uterin sau abordarea expectativa. Vedeti textul incadrat de mai sus pentru mai multe informatii.
Daca durerile pe care le resimtiti din cauza avortului sunt severe, medicul va poate recomanda sau prescrie un calmant pentru durere. Nu ezitati sa-l cereti, daca aveti nevoie de el.
Prevenirea. Majoritatea avorturilor sunt rezultatul defectelor embrionului sau fatului si nu pot fi prevenite. Puteti lua totusi unele masuri pentru a reduce riscul de pierdere a sarcinii, incluzand verificarea nivelelor de hormoni tiroidieni inainte de conceptie sau la inceputul sarcinii si consumul de sare iodata, controlul bun al afectiunilor cronice inainte de conceptie, posibil evitarea stresului fizic excesiv (precum exercitiul fizic intens sau ridicarea greutatilor mari) in jurul momentului implantarii ovulului dvs. fertilizat (de obicei la 5-10 zile dupa data estimata a ovulatiei), evitarea comportamentelor care cresc riscul de avort, precum fumatul si consumul de alcool, si adoptarea unui stil de viata, pre si post-conceptie, care sa fie bun atat pentru dvs. cat si pentru bebelusul pe care sperati sa-l aveti. Acest stil de viata include:
O nutritie buna.
Suplimente nutritive adecvate femeilor gravide, de tipul acidului folic si altor vitamine din complexul B. Cercetarile recente arata ca unele femei au dificultati la conceptie si/sau pastrarea sarcinii, datorita deficitului de vitamina B12. Odata ce ele incep suplimentarea cu vitamina B12, ele sunt capabile sa conceapa si sa duci sarcina la termen.
Controlul greutatii (ar trebui sa incercati sa nu fiti nici extrem de supraponderala, nici foarte subponderala, atunci cand concepeti).
Atentie la utilizarea medicamentelor (sa luati doar medicamentele prescrise de un medic, care stie ca sunteti gravida, si sa le evitati pe cele cunoscute ca fiind riscante pentru o viitoare mamica).
Masuri de evitarea infectiilor, precum bolile cu transmitere sexuala si infectia gingiilor.3
Daca ati avut doua sau mai multe avorturi, ar trebui sa va testati pentru a determina cauza lor probabil, astfel incat sa puteti preveni viitoarele pierderi de sarcina. Factorii care ar putea fi legati de avorturile recurente includ problemele tiroidiene, anomalii in producerea altor hormoni endocrini, probleme imune sau autoimune (in care sistemul imun al mamei ataca embrionul) sau anomalii uterine. In prezent exista multe teste ce pot determina factorii de risc ai unei femei, pentru pierderea de sarcina (precum anticorpii antitiroidieni sau deficitul de vitamina B12) si pot sugera modalitati posibile de prevenire a acestor pierderi. Unele se afla inca in stadiul de cercetare, altele sunt deja considerate eficiente.
ATUNCI CAND PIERDEREA DE SARCINA ESTE INEVITABILA
Atunci cand parintilor li se da vestea teribila ca avortul este in desfasurare sau inevitabil, le sunt oferite uneori doua optiuni: sa lase natura sa-si urmeze cursul (sau abordarea expectativa) sau sa se intervina printr-o dilatatie a colului si chiuretaj uterin (D si C). Daca acest lucru vi se intampla dvs., iata cativa factori pe care dvs. si medicul dvs. ii puteti lua in considerare atunci cand va hotarati care optiune sa o alegeti:
Cat de departe a evoluat avortul. Daca sangerarea si durerile sunt deja severe, avortul probabil ca a inceput de mult. In acest caz ar putea fi preferabil sa se lase sa evolueze natural, decat sa se practice D si C. Pe de alta parte, daca sa determinat ecografic ca fatul a murit, dar nu a fost sangera re deloc sau putina (sarcina oprita in evolutie), o alternativa mai buna este D si C.
Care este varsta sarcinii. Cu cat exista mai mult tesut fetal, cu atat este mai probabil sa fie necesar D si C pentru a curata complet uterul.
Starea dvs. fizica si emotionala. A astepta completarea unui avort (care poate dura 3-4 saptamani in unele cazuri) poate fi debilitant din punct de vedere emotional si fizic pentru o femeie, ca si pentru sotul ei. Nici procesul de a va obisnui cu pierderea de sarcina si a o plange, nu poate fi desfasurat, daca sarcina se afla inca in interiorul dvs.
Riscurile si beneficiile. intrucat D si C sunt invazive, ele au riscuri usor mai ridicate (desi tot foarte mici), cel mai adesea de infectie (un risc de 0-10%). Beneficiul de a avea avortul terminat (complet) mai repede, totusi, ar putea depasi cu mult acest risc scazut, pentru majoritatea femeilor. In cazul unui avort natural, exista si riscul ca nu va fi complet (nu va goli complet uterul), caz in care D si C vor fi necesare pentru a termina ceea ce a inceput natura.
Evaluarea avortului. Atunci cand se practica D si C, va fi mai usoara evaluarea cauzei pierderii de sarcina printr-o examinare a tesuturilor fetale.
Indiferent ce varianta se alege, si daca chinul se sfarseste mai devreme sau mai tarziu, pierderea va fi dificila pentru dvs.
SANGERAREA
Sangerarea usoara sau spottingul la mijlocul sau sfarsitul sarcinii nu reprezinta in general o cauza de ingrijorare. Este adesea rezultatul traumatismelor asupra colului uterin, care a devenit din ce in ce mai sensibil, in urma unui tuseu vaginal sau contact sexual, sau, simplu, din cauze necunoscute. Ocazional, totusi, sangerarea semnifica faptul ca gravida necesita ingrijiri medicale imediate. intrucat doar medicul dvs. poate determina cauza, el ar trebui anuntat daca aveti orice san-gerare - imediat daca sangerarea este abundenta si insotita de dureri sau disconfort, in aceeasi zi chiar daca este numai o pata de sange si nu este insotita de nici un alt simptom. Examinarea ecografica poate determina de obicei daca exista sau nu o problema.
Cele mai frecvente cauze de sangerare severa in trimestrul II si III sunt:
Placenta previa sau placenta jos inserata. Sangerarea este de obicei cu sange rosu deschis si indolora. Cel mai adesea incepe spontan, desi poate fi declansata si de tuse, screamat sau contact sexual. Poate fi abundenta sau nu, si reapare mai tarziu in cursul sarcinii.
Abruptio placenta sau decolarea prematura a placentei. Sangerarea poate fi putin abundenta, similar unei menstruatii cu flux scazut, abundenta ca o menstruatie abundenta, sau mult mai abundenta, in functie de gradul de decolare al placentei. Scurgerea poate contine sau nu cheaguri. Intensitatea simptomelor de insotire (crampe, dureri si sensibilitate abdominala) depind de asemenea de gradul de separare. In caz de decolare mare, pot apare semnele de soc hemoragie, datorita pierderii mari de sange.
Alte cauze posibile de sangerare. Ocazional, mucoasa (peretele) uterina se poate rupe, cauzand o sangerare abundenta - ca orice taietura. Poate apare si durere sub forma de crampe, datorata acumularii de sange in apropierea colului uterin. Repaosul la pat permite de obicei vindecarea rupturii.
Pierdere tardiva de sarcina. In caz de amenintare de avort, secretia poate fi initial roz sau maronie, atunci cand sangerarea este abundenta si insotita de durere, avortul poate fi iminent.
Travaliu prematur. Travaliul se considera prematur atunci cand incepe dupa saptamana 20, dar inainte de saptamana 37. O secretie mucoasa sangvinolenta, insotita de contractii, ar putea semnala travaliul prematur.
Avortul tardiv
Ce este? Orice expulzie spontana a fatului intre sfarsitul primului trimestru si saptamana 20 este numita avort tardiv. Dupa saptamana 20, cand fatul ar putea fi capabil sa supravietuiasca in afara uterului - chiar daca numai cu mult ajutor din partea personalului din terapia intensiva neonatala si a echipamentului de inalta tehnologie - evenimentul este denumit nastere prematura.
Cauza avortului tardiv este de obicei legata de sanatatea mamei, de starea colului ei sau a uterului, de expunerea mamei Ia unele droguri sau substante toxice, sau de probleme ale placentei.
Semne si simptome. O secretie rozalie timp de mai multe zile, sau o secretie redusa maronie timp de mai multe saptamani, indica o amenintare de avort. O sangerare mai abundenta, in special insotita de crampe, inseamna adesea ca avortul este iminent, in special daca cervixul este dilatat. Ar putea exista si alte cauze de sangerare abundenta, totusi, de exemplu o ruptura a mucoasei uterine.
Tratament Pentru o amenintare de avort tardiv, se recomanda adesea repaos la pat. Daca sangerarea se opreste. inseamna ca ea nu era legata de avort si se permite de obicei reluarea activitatilor normale. Cand colul uterin a inceput sa se dilate, se stabileste diagnosticul de incompetenta cervicala si se poate practica cerclajul (coaserea colului pentru al inchide) pentru a preveni pierderea sarcinii.
Odata ce incep sangerarea abundenta si durerile care semnaleaza un avort in curs, tratamentul este destinat protejarii sanatatii mamei. Spitalizarea ar putea fi necesara pentru a preveni hemoragia. Daca durerile si sangerarea continua dupa avort, D si C ar putea fi necesare pentru a indeparta resturile sarcinii din uter.
Prevenirea Daca se poate determina cauza avortului tardiv, ar putea fi posibil sa se previna o repetare a tragediei. Cand cauza a fost o incompetenta cervicala, nediagnosticata anterior, viitoarele avorturi pot fi prevenite prin cerclaj, practicat devreme in cursul sarcinii, inainte ca colul sa inceapa sa se dilate. Daca a fost de vina insuficienta hormonala, terapia de substitutie hormonala ar putea permite sarcinilor viitoare sa progreseze la termen. Daca au fost responsabile boli cronice, precum diabetul sau hipertensiunea, bolile respective ar trebui controlate bine, inainte de sarcinile ulterioare. Infectia acuta poate fi prevenita si tratata. Iar un uter cu forma anormala sau distorsionata de fibroame uterine sau alte tumori benigne, ar putea, in unele cazuri, sa fie corectat chirurgical.
Sarcina ectopica
Ce este? O sarcina ectopica este una care se implanteaza in afara uterului, cel mai adesea intr-o trompa uterina, de obicei datorita unei afectiuni (precum cicatricile cauzate de o infectie anterioara) care obstrueaza sau incetinesc trecerea oului fertilizat. Femeile care au risc de sarcina ectopica sunt cele cu antecedente de boli inflamatorii pelviene, sau interventii chirurgicale pe trompele uterine, precum si fumatoarele. Diagnosticul precoce si tratamentul pentru sarcina ectopica sunt foarte eficiente. Fara acestea, sarcina va continua sa creasca in trompa, rupand-o in final si distrugandu-i capacitatea ca ulterior sa transporte ovulul fertilizat in drumul sau catre uter. O ruptura de trompa uterina, netratata, poate de asemenea sa puna in pericol viata mamei.
DACA ATI PIERDUT 0 SARCINA
Desi este greu de acceptat de catre parinti la momentul respectiv, un avort precoce se produce de obicei deoarece starea embrionului sau a fatului este incompatibila cu viata normala. Avortul precoce reprezinta in general un proces de selectie naturala prin care un embrion sau fat anormal (cu anomalii genetice, datorate factorilor din mediul inconjurator, precum radiatiile sau medicamentele, datorate unei proaste implantari in uter, unui accident intamplator sau unor motive necunoscute) este eliminat, datorita faptului ca el este incapabil sa supravietuiasca sau este mult prea malformat.
Cu toate acestea, pierderea unui copil, chiar si atat de devreme, este tragica si traumatizanta. Dar nu va lasati sentimentele de vinovatie sa va agraveze tristetea - avortul nu este vina dvs. Lasati-va sa plangeti copilul pierdut, acesta fiind un pas necesar in procesul de vindecare. Asteptati-va sa fiti trista, chiar deprimata pentru o vreme. Va va ajuta daca va impartasiti sentimentele cu sotul dvs., cu medicul, cu o ruda sau un prieten. Tot asa si daca va alaturati unui grup de sprijin (sau formarea unuia) pentru cuplurile sau mamele singure, care au pierdut o sarcina. Intrebati-va medicul daca cunoaste un astfel de grup in zona dvs. sau intrebati la spital. Aceasta impartasire a sentimentelor cu altii, care stiu cu adevarat ce simtiti dvs., ar putea fi importanta in special daca ati avut mai multe pierderi de sarcina. Pentru mai multe sugestii pentru cum sa faceti fata pierderii unei sarcini.
Pentru uncie femei, cea mai buna terapie este sa ramana din nou gravida, cat de curand este posibil si prudent. Dar inainte sa faceti asta, discutati cauzele posibile de avort cu medicul dvs. Cel mai adesea, avortul este doar o intamplare, un accident unic, cauzat de o anomalie cromozomiala, o infectie, o substanta chimica sau alta expunere la tera-, sau doar nesansa, si probabil nu se va mai repeta. Avorturile repetare (mai multe de a 2) pot fi legate de anomalii cromozomiale la mama, sau de faptul ca sistemul imun al mamei respinge .intrusul', embrionul. In ambele situatii tratamentul, atunci cand concepeti din nou sau chiar inainte de conceptie, poate adesea preveni o recurenta. Rareori, j avorturile repetate se datoreaza factorilor genetici, care sunt posibil de diagnosticat prin teste cromozomiale preconceptionale, la ambii parinti. Intrebati-va medicul daca se indica astfel de teste in cazul dvs.
Indiferent care este cauza avortului su-, ferit, unii medici sugereaza sa asteptati 2-3 luni inainte de a incerca sa concepeti din ; nou, desi relatiile sexuale pot fi reluate adesea dupa 6 saptamani. Alti medici o lasa pe Mama Natura sa preia initiativa, spunandu-le pacientilor lor ca organismele lor vor , sti cand este momentul de a concepe din nou. Unele studii arata ca femeile de fapt au o rata mai crescuta decat de obicei a fertilitatii in primele 3 cicluri menstruale care urmeaza unei pierderi de sarcina in primul trimestru. Daca totusi medicul va recomanda o perioada de asteptare, folositi contraceptie sigura, de preferat de tip bariera - prezervativ, diafragma - pana trece perioada de asteptare. Profitati de acest rastimp - petreceti-l imbunatatindu-va dicta si obiceiurile legate i de sanatatea dvs. (daca exista loc de mai bine) si in general pregatindu-va corpul pentru a fi in forma maxima de "facut copii'. Din fericire, aveti san-s se excelente ca viitoarea data sa aveti o sarcina normala si un bebelus sanatos. Majoritatea femeilor care au avut un avort spontan nu mai pierd din nou sarcina. De fapt, un 5 avort este o reasigurare ca dvs. sunteti capabila sa concepeti si majoritatea femeilor care 3 pierd o sarcina in acest fel vor duce o sarcina normala la bun sfarsit.
Semne si simptome. Primul semn poate fi o durere surda care progreseaza spre o durere colicativa (spasmodica), cu crampe si sensibilitate, debutand pe o parte si adesea intinzandu-se pe tot abdomenul; durerea se poate accentua atunci cand femeia se screme la defecatie, tuse, la miscare. Adesea exista spotting vaginal maroniu sau sangerare usoara, intermitenta sau continua, care poate precede durerea cu cateva zile sau saptamani. Cateodata exista greata si varsaturi, ameteli sau slabiciune, durere in umar si/sau presiune rectala. Daca trompa se rupe, poate incepe o sangerare puternica, cu semne de soc (puls slab si rapid, piele rece si umeda si lesin), iar durerea devine foarte intensa si constanta pentru o scurta perioada de timp, dupa care difuzeaza in toata regiunea pelviana.
Tratament Este important sa ajungeti imediat la spital. Noile tehnici de diagnostic precoce si tratament ale sarcinii tu-bare au indepartate cea mai mare parte a riscului pentru mame, imbunatatindu-le mult si sansele de conservare a fertilitatii.
Diagnosticul se stabileste, de obicei printr-o combinatie intre 3 procedee: 1) examinarea prin tuseu vaginal; 2) o serie de teste foarte sensibile care debuteaza nivelul hormonului hCG in sangele mamei (daca nivelele de hCG scad sau nu cresc pe masura ce sarcina progreseaza, se suspicioneaza o sarcina anormala, posibil tubara); si 3) ecografie de mare precizie pentru a vizualiza uterul si trompele uterine (uterul este gol5 si, desi nu se vede intotdeauna, o sarcina care se dezvolta intr-o trompa, sunt semne de sarcina ectopica). Daca exista vreun dubiu, confirmarea se face prin vizualizarea directa a trompelor cu ajutorul laparoscopului (un instrument optic de mici dimensiuni inserat prin ombilic). Aparatura diagnostica de inalta tehnologie, precum acesta, a facut posibila diagnosticarea precoce a sarcinii ectopice, prinzand 80% dintre acestea inainte de producerea rupturii tubare.
Tratamentul de succes al sarcinii ectopice este de asemenea dependent de medicina performanta. Laparoscopia este de obicei metoda chirurgicala de electie deoarece ea permite o spitalizare mult mai scazuta si o recuperare mai rapida, in aceasta interventie se practica doua incizii foarte mici, una in ombilic pentru insertia instrumentului optic (laparoscopul) si alta in abdomenul inferior pentru insertia instrumentelor chirurgicale. In functie de circumstante, se pot folosi laserul sau electrocauterul pentru indepartarea sarcinii din tuburile uterine. Ca o alternativa la chirurgie, o doza mica din medicamentul metotrexat6 si/sau misoprostol - care distrug embrionul incorect plasat, oprindu-i cresterea celulara - sunt posibile. Avantajul major: aceste medicamente nu distrug trompele, asa cum s-ar putea s-o faca chirurgia. In unele cazuri, se poate determina daca sarcina ectopica nu se mai dezvolta si se poate astepta ca ea sa dispara cu timpul, ceea ce elimina de asemenea necesitatea interventiei chirurgicale.
Intrucat prezenta materialului rezidual de la o sarcina in tuba ar putea sa o deterioreze, se practica o testare a hCG (dupa mai mult timp) pentru a fi siguri ca s-a indepartat toata sarcina sau ca a disparut complet. Daca trompa respectiva nu a fost ireversibil distrusa, este posibil de obicei sa se salveze trompa, imbunatatind sansele unei sarcini de succes in viitor.
Majoritatea femeilor tratate pentru o sarcina ectopica sunt capabile sa aiba o sarcina normala (si sa conceapa) in rastimp de un an dupa aceasta.
Preventia. Tratand imediat bolile sexual transmisibile (BST) si prevenindu-le pe acestea (prin practicarea sexului protejat), se poate reduce riscul unei sarcini ectopice, tot asa si renuntarea la fumat.
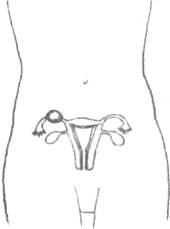
SARCINA ECTOPICA
Intr-o sarcina ectopica, oul fertilizat se implanteaza in alta zona decat uterul.
Aici oul s-a implantat in trompa uterina.
Diabetul gestationar
Ce este? Diabetul gestationar este o forma temporara de diabet, in care organismul nu produce cantitati adecvate de insulina pentru a face fata cresterii zaharului sanvgin din sarcina. Femeile sunt testate de rutina pentru diabet gestationar, in jurul saptamanii 28 de sarcina, deoarece atunci placenta incepe sa produca cantitati mari de hormoni ce cauzeaza rezistenta la insulina. Acest tip de diabet este mai frecvent la viitoarele mamici mai in varsta si aproape intotdeauna dispare dupa nastere.
Diabetul, atat tipul de diabet care incepe in sarcina cat si cel care a debutat inainte de conceptie, nu este in general periculos pentru fat sau mama - daca este controlat. Dar daca se permite unor cantitati excesive de zahar sa circule prin sangele mamei, si astfel sa patrunda in circulatia fetala, problemele potentiale atat pentru mama cat si pentru fat sunt severe. Femeile cu diabet gestationar necontrolat au risc de a naste un copil prea mare, precum si de a dezvolta preeclampsie (hipertensiune indusa de sarcina).
Semne si simptome. Primul semn poate fi prezenta sangelui in urina (la testele practicate in cabinetul medicului dvs.), dar pot apare si o sete neobisnuita, urinari frecvente si foarte abundente (spre deosebire de urinarile frecvente dar reduse cantitativ, din inceputul sarcinii) si oboseala (care ar putea fi dificil de deosebit de cea caracteristica sarcinii).
Tratament Din fericire, practic toate riscurile potentiale asociate cu diabetul in timpul sarcinii pot fi eliminate printr-un control strict al nivelelor de zahar din sange, realizat printr-o buna ingrijire medicala si autoingrijire. Daca urmati instructiunile medicului, atat ca mama diabetica cat si bebelusul dvs. veti avea sanse bune de a iesi din sarcina si nastere cu bine, ca orice alta mama si orice alt bebelus. Chiar cand testele pentru glicemie sunt la limita, tratand afectiunea, in loc de a astepta ca ea sa se agraveze, pare sa amelioreze rezultatul. Daca dezvoltati diabet gestationar, ar trebui sa fiti verificata la cateva luni dupa nastere pentru a va asigura ca glicemia dvs. a revenit la normal. Ar trebui sa fiti atenta de asemenea si la semnele si simptomele de diabet de tipul 2 cu debut tardiv (precum urinari frecvente, si zahar crescut in sange si urina), caci aveti un risc ceva mai mare de a dezvolta acest tip de diabet ulterior in cursul vietii.
Prevenirea. O dieta buna, un control al greutatii si exercitiu fizic regulat reduc riscul. Femeile obeze care fac exercitii isi injumatatesc riscul de a dezvolta diabet gestationar.
Hipertensiunea indusa de sarcina (preeclampsia)
Ce este? Hipertensiunea indusa de sarcina, sau preeclampsk (HIS), denumita si toxemia gravidica. este afectiunea caracterizata prin cresterea tensiunii arteriale, care debuteaza in timpul sarcinii. Este caracterizata prin edeme (umflaturi), tensiune arteriala crescuta si prezenta proteinelor in urina. Preeclampsia apare la 5-10% din sarcini.
Cel mai mare risc il au femeile care poarta mai multi fetusi. femeile peste 40 de ani, diabeticele si femeile care au deja hipertensiune arteriala cronica, afectiunea apare mai frecvent la prima sarcina, in comparatie cu sarcinile ulterioare, si la femeile negrese. Nu se stie cu exactitate ce anume cauzeaza preeclampsia, desi se pare ca exista o legatura ereditara. Cercetatorii presupun ca zestrea genetica a fatului ar putea fi unul din factorii care predispune o sarcina la preeclampsie, daca mama dvs. sau mama sotului au avut preeclampsie in timpul sarcinilor lor cu dvs. sau cu sotul, atunci aveti o probabilitate mai mare de a dezvolta preeclampsie in sarcinile dvs.
Cercetarile asociaza din ce in ce mai mult unele cazuri de preeclampsie cu dieta proasta din punct de vedere nutritiv, cu deficientele de vitamine C si E si de magneziu. Femeile cu preeclampsie au cu o probabilitate mai mare si nivele crescute de trigliceride, care rezulta din-tr-o dieta bogata in zahar. O alta teorie cercetata este ca unele femei cu preeclampsie ar putea avea un defect la nivelul vaselor lor sangvine, care le determina sa se contracte in timpul sarcinii, in loc sa se dilate (asa cum se intampla de obicei). Ca rezultat, apare o scadere a aportului de sange in organe precum rinichiul si ficatul.
In plus, se presupune teoretic ca preeclampsia ar putea fi un raspuns imun la intrusul strain - bebelusul. Asta inseamna ca organismul femeii devine "alergic' la bebelus si la placenta. Aceasta "alergie' determina aparitia unei reactii in organismul mamei, care poate sa-i deterioreze sangele si vasele de sange. Cercetarile viitoare asupra acestei teorii si a altora, ar putea conduce la metode mai bune de tratament ale acestei afectiuni.
Semne si simptome. Preeclampsia se diagnosticheaza atunci cand dupa saptamana 20 de sarcina, tensiunea arteriala se ridica la cel putin 140/90 la o femeie care nu a mai avut niciodata hipertensiune, in cazul preeclampsiei usoare, exista umflarea mainilor si a fetei, cu un castig ponderal brusc si excesiv (ambele legate de retentia de apa), umflarea gleznelor care nu dispare dupa 12 ore de odihna si prezenta proteinei in urina. Daca nu este tratata, afectiunea progresa rapid la preeclampsie severa, caracterizata printr-o crestere si mai accentuata a tensiunii (de obicei cel putin 160/110), cresterea cantitatii de proteina in urina, incetosarea vederii, dureri de cap, febra, puls rapid, stare confuzionala, cantitate mica de urina eliminata, dureri intense in abdomenul superior, reactii reflexe exagerate, neliniste si zvarcoliri si/sau functie renala anormala. Poate exista restrictie de crestere a fatului si o cantitate inadecvata de lichid amniotic in uter. Femeile gravide cu aceasta afectiune pot avea toate semnele si simptomele acestea sau oricare dintre ele.
Din fericire, la femeile care primesc ingrijiri medicale regulate, preeclampsia este diagnosticata aproape intotdeauna precoce si tratata cu succes. Netratata, poate conduce la eclampsie, o boala mult mai severa.
Ocazional, preeclampsia nu apare pana cand nu incep travaliul si nasterea, sau chiar pana in perioada post-partum. O crestere brusca a tensiunii sangvine in aceste momente poate fi mai mult o reactie la stres sau poate fi preeclampsie adevarata. De aceea, femeile care resimt cresteri ale tensiunii in orice moment sunt supravegheate cu atentie, cu verificari frecvente nu doar ale presiunii lor sangvine, ci si a urinei (pentru prezenta de proteine), a reflexelor si a biochimiei lor sangvine.
Tratament Tratamentul in majoritatea cazurilor este nasterea. Exista medicamente si tratamente care pot preveni progresia preeclampsiei intr-o afectiune mai severa, dar singura "vindecare' o reprezinta nasterea.
In cazul preeclampsiei usoare, tratamentul este destinat sa scada tensiunea arteriala. Optiunile includ dieta, exercitiul fizic, reducerea stresului si, daca este nevoie, medicatie. Daca femeia este in apropierea termenului si colul ei este copt (moale si subtiat), i se induce de obicei travaliul, extragandu-se bebelusul fara intarziere. Femeia care nu este pregatita de nastere este in general spitalizata, pentru repaus total la pat (cel mai bine este sa stea culcata pe partea ei stanga) si supraveghere stransa. in unele cazuri foarte usoare, se poate permite repaus la pat acasa, odata ce tensiunea arteriala s-a normalizat. Daca vi se permite sa mergeti acasa, avand preeclampsie, ar trebui sa fiti monitorizata de catre o asistenta medicala care sa va viziteze la domiciliu si trebuie neaparat sa mergeti des la controale, la cabinetul medicului dvs. Ar trebui sa fiti atenta pentru a observa semnalele de alarma - durere severa de cap, tulburari vizuale, puls rapid, sau dureri in abdomenul superior sau mijlociu - care va avertizeaza ca boala se agraveaza, in acest caz ar trebui sa cautati ajutor medical, imediat ce resimtiti oricare dintre ele.
Starea fatului va fi evaluata regulat: vor fi verificate zilnic miscarile fetale, si se vor practica dupa necesitate teste stres sau nonstres, ecografii, amniocenteza si alte proceduri. Daca in orice moment starea mamei se agraveaza sau testele fetale indica faptul ca bebelusului i-ar fi mai bine in afara uterului, se va evalua situatia pentru a determina care este cel mai bun mod de nastere. Daca colul este pregatit si copt, iar bebelusul nu are o suferinta acuta, se va induce probabil travaliul. Altfel se recomanda o cezariana, in general, unei femei cu preeclampsie nu i se va permite sa depaseasca termenul ei (de 40 de saptamani), caci dupa termen mediul uterin incepe sa se deterioreze mai rapid in aceste sarcini, comparativ cu cele normale.
Cu un tratament adecvat, o femeie cu preeclampsie usoara are practic aceleasi sanse excelente de a avea o sarcina cu rezultat pozitiv, ca si o femeie cu tensiune arteriala normala.
In cazul preeclampsiei severe, tratamentul este de obicei mai agresiv. Se incepe prompt o perfuzie intravenoasa cu sulfat de magneziu, caci aceasta previne aproape intotdeauna progresia catre eclampsie. (Efectele adverse ale acestui tratament sunt incomode, dar de obicei nu severe.) Daca fatul se afla in apropierea termenului si/sau plamanii sai sunt evaluati ca fiind maturi, se recomanda de obicei nasterea imediata. Daca latul este inainte de termen, dar are cel putin 28 de saptamani, multi medici aleg to-tusi nasterea imediata intrucat ei cred ca asa e cel mai bine pentru mama (pentru a-i normaliza tensiunea arteriala si a-i ameliora starea generala) si pentru bebelus (caruia ii va fi mai bine sa-si continue cresterea intr-o unitate de terapie intensiva neonatala, decat intr-un mediu uterin ostil). Unii medici ii vor administra steroizi fatului pentru a-i grabi maturarea pulmonara, inainte de nastere.
Intre 24 si 28 de saptamani, practic toti medicii abordeaza conservator preeclampsia, chiar daca este severa, pentru a-i acorda fatului un pic mai mult timp in uter. inainte de 24 de saptamani (cand fatul rareori este capabil sa traiasca in afara uterului si cand preeclampsia severa este, din fericire, rara, nasterea este uneori necesara pentru a inversa procesul preeclamptic, chiar daca bebelusul nu prea are sanse de supravietuire. Femeile cu o astfel de boala severi sunt cel mai bine asistate intr-un centra medical major, unde exista posibilitatea de ingrijire materna optima, cat si de ingrijire a nou-nascutului prematur.
La 97% dintre femeile cu preeclampsie, care nu au de asemenea si hipertensiune cronica, tensiunea revine la normal dupa nastere. Scaderea tensiunii are loc pentru majoritatea mamelor in primele 24 de ore dupa nastere, iar pentru majoritatea celorlalte in prima saptamana dupa nastere. Daca tensiunea sangvina nu a revenit la normal la controlul de 6 saptamani post-partum, medicul va cauta o boala ascunsa.
Cu ingrijiri adecvate si prompte ale preeclampsiei severe, sunt sanse ca mama si bebelusul ei (cu exceptia unor situatii rare) sa iasa cu bine si sanatosi din sarcina.
Prevenirea. Cercetarile recente arata ca administrarea zilnica de aspirina in doza mica ar putea preveni preeclampsia la unele femei cu risc crescut, si poate fi utilizata in siguranta pana in saptamana 36. Desi suplimentele de calciu nu par sa reduca riscul de preeclampsie la femeile cu consum adecvat de calciu, exista unele dovezi ca ar putea fi utile la cele care nu au un consum dietar suficient de calciu. O buna nutritie, care asigura un aport adecvat de antioxidanti, magneziu, vitamine si minerale, ar putea reduce riscul. Minimizarea stresului zilnic ar putea de asemenea reduce riscul.
Restrictia de crestere intrauterina (RCIU)
Ce este? Uneori, atunci cand mediul uterin nu
este ideal - datorita unei afectiuni materne, stilului de viata matern, insuficientei
placentare, sau altor factori - fatul nu creste pe cat de rapid ar trebui. Fara
interventie, bebelusul se va naste, prematur sau la termen, mic pentru varsta
sa gestationara, (in general sub
RCIU apare la 2,5-3% dintre sarcini. Este mai frecventa la prima sarcina, si de la a 5-a incolo, precum si la femeile cu varsta sub 17 ani sau peste 35 de ani. Din fericire, majoritatea bebelusilor nascuti mici pentru varsta gestationara evolueaza bine, prinzandu-i din urma pe partenerii lor mai mari in primii ani de viata. Totusi, este important de remediat RCIU atunci cand este diagnosticata prenatal, deoarece un mic procent din copiii care se nasc mici au dificultati sa recupereze greutatea, atat ca dimensiuni fizice cat si ca dezvoltare motorie.
Semne si simptome. Faptul ca aveti o burta mica nu indica cu exactitate prezenta RCIU - tot asa cum faptul ca aveti burta mare sau ca ati luat mult in greutate nu indica neaparat faptul ca bebelusul este mare. De fapt, rareori exista vreun semn evident care sa alerteze mama ca fatul ei nu creste asa cum ar trebui. De obicei, medicul descopera afectiunea intr-un control prenatal, atunci cand masurarea si palparea de rutina a abdomenului indica faptul ca uterul sau fatul ar putea fi mici pentru varsta gestationara. Diagnosticul poate fi confirmat sau infirmat printr-o examinare ecografica si uneori printr-o varietate de alte teste.
PIN NOU BEBELUSII AU
GREUTATE MICA
O mama care deja a nascut un bebelus cu greutate scazuta la nastere, are un risc doar mai putin crescut de a avea alt bebelus mic in viitor - si, spre avantajul ei, statisticile arata ca fiecare bebelus este mai probabil sa fie un pic mai greu decat cel anterior.
Daca bebelusii ulteriori ai unei femei vor fi mici, depinde in mare parte de motivul pentru care primul ei bebe a fost mic si de prezenta sau absenta acelorasi factori, la viitoarele conceptii.
Cand cauza RCFU anterioara a femeii este cunoscuta, ar trebui luate masuri pentru remedierea cat mai rapida a problemei. Toate femeile care au avut un bebelus cu RCIU si care sunt din nou gravide (sau doresc o alta sarcina) ar trebui sa acorde o atentie deosebita tuturor factorilor care pot reduce riscul de data aceasta.
Tratament Atunci cand masurile de prevenire sau control al
factorilor sau bolilor care pot impiedica bebelusul sa creasca bine (vedeti mai
jos) dau gres si se stabileste diagnosticul de RCIU, se pot incerca
suspicionata. Printre aceste masuri benefice se afla repausul la pat in
spital, in special daca mediul de acasa nu este chiar ideal, poate fi necesara
nutritia intravenoasa, medicamente pentru ameliorarea fluxului sangvin
placentar sau pentru a corecta o afectiune diagnosticata, care ar putea
contribui
Prevenirea. Intrucat majoritatea bebelusilor care se nasc devreme, sunt mici (desi ei ar putea avea dimensiuni adecvate pentru varsta lor gestationara si nu sufera neaparat de RCIU), modificarea factorilor care conduc la travaliul prematur si oprirea travaliului prematur atunci cand el incepe sau este anticipat, poate avea un impact major asupra riscului de a naste un copil ai greutate mica la nastere.
Se poate preveni sau corecta RCIU, sau minimiza efectele sale, prin controlul bun al unor afectiuni materne ce contribuie la o slaba crestere fetala, de preferat ca acest lucru sa inceapa inainte de conceptie. Aceste afectiuni includ bolile cronice (diabet, hipertensiune, boli pulmonare sau renale) boli legate de sarcina (anemie, preeclampsie) si boli acute fara legatura cu sarcina (cum ar fi infectia urinara). Pentru a afla cum se trateaza acestea in timpul sarcinii vedeti fiecare afectiune detaliata.
Si alti factori de risc pot fi modificati sau eliminati inainte ca sarcina sa inceapa sau, in multe cazuri, chiar cand ea este in desfasurare (unele schimbari pot ameliora dramatic calitatea vietii intrauterine si, impreuna cu ea, cresterea copilului). Acestia includ ingrijirea prenatala inadecvata (puteti reduce riscul considerabil, daca gasiti un medic devreme in sarcina si mergeti regulat la controale prenatale), dieta slaba, greutatea mica a mamei si/sau tratamentul pentru greturi le matinale severe, pot ajuta la remedierea acestor probleme, consumul excesiv de cofeina, fumatul (cu cat se lasa mai devreme mama de fumat, cu atat sunt mai mari sansele bebelusului de a se naste cu o greutate sanatoasa), abuzul de alcool sau alte substante, o perioada scurta de timp intre sarcini (sub 6 luni intre sfarsitul uneia si debutul urmatoarei ar putea dauna noii sarcini, lipsind-o de rezerve nutritionale, desi o nutritie excelenta, multa odihna, si o ingrijire medicala de varf vor ameliora mult conditiile uterine, daca o astfel de sarcina a inceput deja), un uter malformat sau alte probleme cu organele reproductive sau urinare (chirurgia sau alte tratamente ar putea remedia aceste probleme), expunerea la substante toxice sau mediu inconjurator toxic, inclusiv la locul de munca.
Cercetarile recente au decelat o varietate de factori aditionali care ar putea fi implicati in producerea unui bebelus prea mic. Acestia includ stresul fizic (inclusiv lipsa cronica de odihna) si posibil stresul psihologic excesiv, o crestere inadecvata a volumului plasmatic (sangvin) al mamei (in timpul sarcinii, volumul sangvin trebuie sa creasca, dar uneori nu se intampla asa), si deficitul de progesteron si posibil de alti hormoni. Descoperirea si tratarea acestor factori ar putea reduce de asemenea riscul de a avea un bebelus mic.
Unii factori, care predispun o femeie
SCADEREA RISCULUI
PENTRU BEBELUSUL AFLAT
Daca exista vreun motiv ce a crede ca un bebelus ar putea sa nu fie sanatos la nastere, este important sa fiti asigurata ca el vine pe lume in cele mai bune conditii posibile. In majoritatea cazurilor, acest lucru inseamna sa nasteti intr-un centru medical mare (nu centru teritorial), unul dotat pentru a face fata majoritatii urgentelor materne sau neonatale. (Studiile arata ca acest lucru este preferabil, decat sa se transfere un bebelus bolnav, dupa nastere, in alt spital.) Daca aveti o sarcina cu risc crescut care va supune bebelusul la un risc mare, discutati nasterii intr-un centru medical major. Daca centrul medical este departe de casa dvs., va trebui sa faceti si aranjamentele necesare pentru a va asigura ca veti ajunge acolo, cand va sosi sorocul. S-ar putea sa existe ambulante sau chiar elicoptere special echipate pentru a va transporta de urgenta acolo daca este necesar.
Asigurati-va si ca la destinatie veti avea un specialist (sau mai multi), familiarizati cu boala dvs. si aceea a bebelusului dvs., disponibili pentru nastere.
Placenta previa
Ce este? Termenul suna ca o boala a placentei, dar nu este chiar asa. Se refera la pozitia placentei, nu la starea sa de functionare. Placenta este in acest caz atasata in partea inferioara a uterului, acoperind total, partial, sau atingand cu o margine ostiumul cervical, adica orificiul uterului. In prima parte a sarcinii, o placenta jos inserata este relativ frecvent intalnita, dar pe masura ce sarcina progreseaza si uterul creste, placenta se deplaseaza de obicei in sus.8 Chiar atunci cand nu se deplaseaza in sus, probabil ea nu va cauza o problema severa, daca nu atinge orificiul cervical. In procentul redus de cazuri in care il atinge, poate declansa sangerare la sfarsitul sarcinii si la nastere. Cu cat placenta este situata mai aproape de cervic, cu atat este mai mare posibilitatea de sangerare. Atunci cand placenta blocheaza orificiul cervical, total sau partial, este de obicei imposibila o nastere pe cale vaginala in conditii de siguranta.
Riscul
de a avea placenta previa este mai mare la femeile care au cicatrici pe peretii
uterului, de la o cezariana, de la o interventie chirurgicala pe uter, sau de
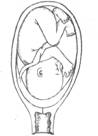
PLACENTA PREVIA
Aici placenta blocheaza (acopera) complet orificiul uterin, facand nasterea pe cale vaginala imposibila.
Semne si simptome. Cel mai frecvent semn al placentei previa este sangerarea indolora, aparuta atunci cand placenta trage de portiunea inferioara a uterului, intinzandu-se (cel mai adesea intre 34 si 38 de saptamani, ocazional inainte de saptamana 28 de sarcina), desi bun procent de 7-30% dintre femeile cu placenta jos inseraita nu sangereaza deloc inainte de nastere. Sangerarea este de obicei cu sange rosu deschis, nu se asociaza cu dureri sau sensibilitate abdominala semnificativa, si de obicei apare fara vreo cauza anume, desi poate fi declansata de tuse, screamat, sau contact sexual. Poate fi usoara sau abundenta si adesea se opreste spontan pentru o perioada, dar reapare mai tarziu. Atunci cand sangerarea este prezenta si se suspecteaza placenta previa, diagnosticul se stabileste de obicei prin ecografic intrucat placenta le blocheaza accesul, fetusii cu placenta jos inserata nu "coboara' in pelvis, de obicei, inainte de nastere.
La femeile care nu au simptome, problema poate fi diagnosticata in timpul unei ecografii de rutina sau poate sa nu fie descoperita pana la nastere.
Tratament intrucat majoritatea cazurilor de placenta jos inserata, constatate in prima parte a sarcinii, se corecteaza singure cu mult inainte de nastere si nu ridica niciodata probleme, afectiunea nu necesita tratament inainte de saptamana 20-a de gestatie. Daca o femeie nu are nici un fel de sangerare, dar este diagnosticata ecografic cu placenta previa, de obicei nu este nevoie ca ea sa-si modifice nivelul de activitate. Ea ar trebui sa fie atenta totusi, daca apare vreo sangerare. Daca o femeie diagnosticata cu placenta previa resimte o sange .are, ea va fi pusa la repaus in pat, ii va fi recomandat sa se abtina de la contactele sexuale, si va fi monitorizata mai indeaproape de catre medicul ei. Daca exista o sangerare abundenta, este de obicei necesara spitalizarea pentru a evalua starea mamei si a bebelusului si, daca este necesar, sa se incerce stabilizarea lor. Daca sangerarea se opreste sau devine foarte usoara, se recomanda de obicei tratament conservator, care presupune monitorizarea atenta si suplimentarea cu fier si vitamina C. Daca sangerarea este foarte abundenta, pot fi necesare transfuzii de sange, pana cand bebelusul devine suficient de matur pentru nastere. Daca sarcina are mai putin de 34 de saptamani, se pot folosi injectii cu steroizi pentru accelerarea dezvoltarii pulmonare a fatului. Se poate recomanda o dieta cu continut mai mare de fibre si un emolient pentru scaun, pentru a reduce necesitatea de a va screme la toaleta. Ocazional, o mama care nu a avut sangerari timp de o saptamana, care are acces usor la spital (locuieste la sub 15 minute de mers cu masina, departare de spital), care poate fi lasata sa stea acasa in pat si care are pe cineva adult (asistenta medicala, o ruda sau un prieten) cu ea 24 de ore din 24 (si care poate s-o duca de urgenta cu masina la spital, daca este nevoie), poate fi lasata sa mearga acasa (externata din spital), si sa urmeze un regim similar cu cel din spital. Exista, in unele zone si servicii medicale la domiciliu, care ofera asistente pentru a va ingriji acasa si echipament, pentru astfel de situatii.
Scopul este de a incerca sa se mentina sarcina pana la cel putin 36 de saptamani. In acest moment, daca testarea descopera ca plamanii fatului sunt maturi, bebelusul poate fi nascut prin cezariana, pentru a reduce riscul unei hemoragii masive. Bineinteles, daca inainte de acest moment, bebelusul si/sau mama sunt pusi in pericol de sangerare, nasterea nu va fi amanata, chiar daca acest lucru inseamna ca bebelusul va fi prematur. Gratie ingrijirilor de varf din unitatile de terapie intensiva neonatala (TIN), majoritatea acestor bebelusi se comporta mult mai bine conectati la echipamentul de sustinere a functiilor vitale din TIN, decat conectati cu o placenta care sangereaza in uter.
Aproximativ 3 din 4 femei cu placenta previa diagnosticate, nasc prin cezariana, inainte ca travaliul sa inceapa. Rareori, daca aceasta afectiune nu este descoperita pana la debutul travaliului, daca sangerarea este usoara si placenta nu blocheaza complet orificiul cervical, se poate incerca nasterea vaginala. In orice caz, rezultatele sunt de obicei excelente, desi placenta previa reprezenta mai demult o amenintare foarte serioasa, aproape 99% dintre mamele cu aceasta problema ies cu bine din nastere, si la fel si aproape toti bebelusii lor.
Corioamniotita
Ce este? Corioamniotita este o infectie a lichidului amniotic si a membranelor fetale. Este diagnosticata la 1 % dintre sarcini, desi se crede ca incidenta sa reala ar fi mai crescuta. Infectia se presupune ca este o cauza majora de nastere prematura si de rupere prematura a membranelor.
Semne si simptome. In unele cazuri, corioamniotita
nu are nici un simptom, in special la inceput. Diagnosticul este ingreunat de
faptul ca nu exista nici un test simplu care sa poata confirma prezenta infectiei.
Adesea, primul semn de corioamniotita este pulsul rapid al mamei (tahicardia).
(Tahicardia poate fi cauzata de asemenea si de deshidratare, medicamente,
hipotensiune arteriala sau anxietate, dar ar trebui oricum raportata medicului.)
Apoi apare febra peste
Tratament Corioamniotita poate fi cauzata de un spectru variat de microorganisme, iar tratamentul va depinde de microorganismul specific implicat, cat si de starea mamei si a fatului. De obicei, inaintea inceperii tratamentului vor fi eliminate alte motive posibile ale simptomelor, se vor recomanda teste de laborator pentru determinarea microorganismului cauzator al infectiei, si fatul va fi monitorizat. Daca sarcina este aproape de termen si membranele s-au rupt si/sau mama sau fatul sunt in suferinta, in general se prefera prompt o nastere. Daca fatul este extrem de imatur, se administreaza cantitati mari de antibiotice, care ajung si le protejeaza si fatul, in timp ce situatia este monitorizata cu atentie. Se amana nasterea, daca este posibil, pana cand fatul este mai matur.
Preventia. Progresele recente medicale, care permit diagnosticul si tratamentul mai precoce al corioamniotitei, au redus riscul acesteia atat pentru mama, cat si pentru bebelus, riscul va fi redus si mai mult intr-o imbunatatire si mai avansata a echipamentelor de diagnostic si printr-o mai buna intelegere a posibilitatilor de prevenire a acestor infectii.
Ruptura prematura a membranelor (RPM)
Ce este? RPM se refera la ruperea membranelor (sau a "pungii cu apa'), care contine fatul, inainte de 37 de saptamani de gestatie. Riscul major al RPM este nasterea prematura, alte riscuri includ infectia lichidului amniotic (si posibil a fatului), prolapsul sau compresia cordonului ombilical si abruptio placenta. (Ruptura prematura a membranelor, care nu are loc inainte de termen, - adica are loc dupa 37 de saptamani de gestatie, dar inainte ca travaliul sa inceapa)
Semne si simptome. Un semn este scurgerea de lichid (brusc o cantitate mare, sau o scurgere continua) din vagin, scurgerea este mai abundenta atunci cand femeia sta culcata. O examinare a vaginului deceleaza un lichid alcalin, care se scurge din colul uterin, acest lichid nu este acid, asa cum ar fi o secretie vaginala sau urina ce provine din uretra. Pentru diagnosticarea RPM se pot folosi mai multe teste.
Tratament Majoritatea medicilor sunt de acord ca gravida care sufera o ruptura prematura a membranelor, inainte de termen, ar trebui initial supravegheata cu atentie, pentru o perioada variind intre cateva ore si o zi. In timpul acestei evaluari initiale ea va fi probabil internata in spital, pentru repaus la pat si monitorizata cu grija pentru a vedea daca incep contractiile, se evalueaza de asemenea si starea fatului se verifica periodic pulsul mamei si numarul ei de leucocite din sange, pentru ca medicii sa poata actiona imediat daca apare vreo infectie, care ar conduce la nastere prematura. Se poate de asemenea preleva o cultura din cervix pentru a cauta o infectie si in multe cazuri se administreaza antibiotice intravenos chiar inainte sa vina rezultatele culturii, pentru a preveni orice infectie care ar putea patrunde in sacul amniotic deschis. Antibioticele par sa prelungeasca rastimpul pana la nastere in caz de RPM inainte de termen, imbunatatind prognosticul pentru fat. Se pot administra steroizi pentru a ajuta plamanii fatului sa se maturizeze si, posibil, sa se previna alte complicatii la nou-nascut.
Daca incep contractiile si se crede ca fatul este prea imatur pentru nastere, se poate administra medicatie pentru a incerca sa le previna. Atata timp cat atat mama cat si fatul sunt in stare buna, acest tratament conservator poate li continuat pana cand sunt in stare buna, acest tratament conservator poate fi continuat pana cand se considera ca fatul este suficient de matur pentru nastere. Daca in vreun moment se crede ca bebelusul este in pericol, se va incepe imediat nasterea. Rareori ruptura membranelor se vindeca si scurgerea de lichid amniotic se opreste spontan. Daca se intampla acest lucru, i se va permite mamei sa mearga acasa si sa-si reia rutina normala zilnica, ramanand atenta la semnele eventuale ale unei scurgeri viitoare.
Unii medici incearca sa intarzie nasterea pana la 33-34 de saptamani. (Pentru a-i ajuta sa decida daca sa induca sau nu travaliul, unii medici practica amniocenteza sau verifica lichidul amniotic din vagin, pentru a determina maturitatea pulmonara a plamanilor bebelusului.)
Cu tratamentul corect in RPM inainte de termen, atat mama cat si bebelusul ar trebui sa evolueze bine, desi daca nasterea este prematura, va fi o lunga sedere in terapia intensiva neonatala pentru bebelus.
Prevenirea. Studiile au aratat ca ruptura prematura a
membranelor se asociaza uneori cu proasta nutritie, asa incat mancand cea mai
buna dieta posibila va poate ajuta sa evitati aceasta complicatie. Infectiile
vaginale, in special vaginoza bacteriana, pot conduce
Travaliul prematur
Ce este? Travaliul este prematur atunci cand el incepe dupa varsta
de viabilitate fetala (20 saptamani in majoritatea statelor) si inainte de
saptamana 37 (dupa care bebelusul se considera la termen). Aproximativ 10%
dintre bebelusi se nasc prematur in Statele Unite. Exista o mare varietate de
factori de risc, care se asociaza cu travaliul prematur, inclusiv varsta mamei
sub 18 ani si peste 40, ingrijiri medicale inadecvate sau absente, fumatul,
folosirea cocainei, antecedente de chiuretaje la cerere multiple, antecedente
de nasteri premature, expunerea gravidei
Nasterile premature sunt de asemenea mai obisnuite la femeile dezavantajate si in randul adolescentelor sau mamelor singure, mai probabil pentru ca acestea au mai multi factori de risc, in special faptul ca ele sunt mai putin bine ingrijite medical si au mai putin sprijin in timpul sarcinii. Totusi, mai sunt multe lucruri necunoscute despre ce anume cauzeaza debutul prematur al travaliului; cel putin jumatate dintre femeile care intra prematur in travaliu nu au factori de risc cunoscuti.
Semne si simptome. Acestea constau in crampe asemanatoare celor menstruale, cu sau fara diaree, greata sau indigestie, dureri lombare sau presiune in zona inferioara a spatelui, dureri sau presiune in pelvis, coapse sau zona inghinala, o secretie apoasa sau rozata sau maronie, probabil precedata de eliminarea unui dop mucos, gros gelatinos, si/sau o scurgere de lichid amniotic din vagin, contractii uterine sau intarirea uterului. Daca testarea gaseste nivele ridicate de fibronectina fetala (FFN, forma de proteina care se gaseste in lichidele organismului) in lichidul vaginal sau cervical - chiar si atunci cand nu exista nici un simptom - riscul de nastere prematura este crescut. Modificarile colului uterin (subtiere, dilatare sau scurtare masurate ecografic) vor indica daca travaliul prematur a inceput sau este pe cale sa inceapa.
Tratament Atentia medicala imediata, orientata catre simptomele de mai sus, este importanta, caci tratamentul poate ocazional sa opreasca sau sa amane travaliul prematur, si fiecare zi petrecuta in plus de bebelus in uter, ii imbunatateste sansele de supravietuire.
Amanarea sau prevenirea debutului travaliului prematur poate adesea sa fie realizata prin limitarea contactelor sexuale si a altor activitati fizice, repaus total sau partial la pat, vizite saptamanale (de catre o asistenta) la domiciliul dvs. si, daca este necesar, spitalizare. Monitorizarea uterina la domiciliu, recomandata mai demult, s-a demonstrat ca nu este eficienta. La aproximativ jumatate dintre femeile care au contractii puternice premature tara sangerare, doar repausul la pat, in spital, fara medicatie, va opri contractiile. Daca membranele sunt intacte si colul nu s-a scurtat si nu s-a subtiat, 3 din 4 dintre aceste femei vor duce sarcina la termen. Se pot administra agenti tocolitici pentru oprirea contractiilor daca acest lucru este neaparat necesar9 (medicamente precum nifedipin, indometacin, ritodrina, terbutalina si sulfatul de magneziu, care relaxeaza uterul si au puterea de a opri contractiile). In fiecare caz vor fi luate in calcul riscurile si beneficiile, si va fi administrat cel mai sigur tocolitic pentru cea mai scurta perioada de timp posibila. In prezent, nu se recomanda folosirea pe termen lung a acestor medicamente. Desi ele pot opri contractiile si travaliul temporar, medicamentele tocolitice, administrate singure nu s-au dovedit eficiente in ameliorarea starii fatului, in apropierea nasterii sau dupa nastere, si pot avea efecte adverse asupra mamei. Se studiaza inca medicamente noi, ce probabil se vor dovedi mai eficiente si mai sigure in administrare.
Atunci cand mama si/sau copilul se afla in pericol iminent din cauza unei boli sau altor probleme (ca in 1 din 4 nasteri premature), nu se face nici o incercare de a amana nasterea.
Uneori, atunci cand acest lucru este considerat prudent, se amana nasterea pentru aproximativ 24 de ore, pentru a permite ca administrarea steroizilor sa amelioreze maternitatea fetala pulmonara. Se pot administra antibiotice, in special daca se crede ca infectia a declansat travaliul pr« matur. Nasterea intr-un centru meditai, dotat cu terapie intensiva nconarala (TIN), poate imbunatati prognosticul nou nascutului si justifica transferul mamei, cu bebelusul n utero, spre acest centru, inainte de nastere, daca ea este suficient de stabila pentru un transport in siguranta.
Prevenirea. Nu pot fi evitate toate nasterile premature, caci nu toate se datoreaza unor factori de risc ce pot fi preveniti. Totusi, toate masurile urmatoare reduc riscul nasterii premature: obtinerea pre- coce a unei ingrijiri medicale bune, o buna ingrijire dentara, evitarea fumatului, a cocainei, alcoolului si altor droguri si medicamente, care nu sunt prescrise de catre medicul dvs., tratamentul oricarei infectii, in special cele ale tractului genital, daca ascultati recomandarile medicului dvs. cu privire la limitarea activitatilor extenuante, inclusiv a contactului sexual si a orelor petrecute in picioare sau mergand pe jos (la serviciu), in special daca ati mai avut nasteri inainte de termen, raportarea oricarui abuz din partea sotului si asigurarea ca acesta nu va continua.
CUM SE POATE PREZICE NASTEREA PREMATURA
Chiar si in randul femeilor cu risc crescut pentru nastere prematura, majoritatea duc sarcina la termen. Un mod de a prezice travaliul prematur este prin examinarea secretiei vaginale sau cervicale, pentru a cauta fibronectina fetala (FFN). Studiile arata ca unele femei care dau rezultate pozitive la testul pentru FFN, au sanse mari de a intra in travaliu prematur in decurs de 1-2 saptamani dupa testare. Testul este insa mai bun in a diagnostica femeile care nu se afla la risc crescut de a intra in travaliu prematur (prin detectarea FFN), decat sa le diagnosticheze pe cele care au risc de travaliu prematur.* Atunci cand se deceleaza FFN, se iau masuri pentru a reduce sansele travaliului prematur. Testul nu este disponibil pe scara larga, este scump si este de obicei rezervat doar pentru femeile cu risc crescut. Daca nu sunteti considerata la risc crescut pentru nasterea prematura, nu aveti nevoie de testarea pentru FFN.
* Rezultatele fals pozitive apar daca anterior testarii se practica ur tuseu vagi-nal, sau daca in ultimele 24 de ore inaintea testarii a avut loc un contact sexual sau alta manipulare a colului.
Tromboza venoasa
Ce este? Este vorba despre un cheag de sange care se dezvolta intr-o vena, de obicei o vena a membrelor inferioare. Femeile sunt mai susceptibile la tromboze in timpul sarcinii, nasterii si in special in perioada post-partum. Acest lucru se intampla deoarece natura, ingrijorata pe buna dreptate de o pierdere excesiva de sange la nastere, tinde sa creasca capacitatea de coagulare a sangelui - ocazional exagerand - si deoarece uterul marit ingreuneaza intoarcerea sangelui din venele partii inferioare a corpului, inapoi la inima. Formarea de cheaguri de sange in venele superficiale, aflate in apropierea suprafetei corpului (tromboflebita) 'pare la 1-2% dintre sarcini. Tromboza venoasa profunda (formarea unui cheag intr-o vena profunda a piciorului), care ne-tratata poale duce la mobilizarea cheagului spre plamani si la punerea in pericol a vietii pacientei, este din fericire mai rara. Femeile care au un risc oarecum crescut de dezvoltare a cheagurilor de sange sunt acelea care au antecedente familiale de tromboze, care au peste 30 de ani, care au avut mai mult de 3 nasteri anterioare, au stat la pat pentru perioade lungi de timp, sunt supraponderale, anemice sau au vene varicoase, sau au avut nasteri cu forcepsul sau cezariene in antecedente.
Semne si simptome. In tromboflebita superficiala, este de obicei o zona rosie, dureroasa care are forma liniara, deasupra unei vene superficiale a coapsei sau gambei.
In tromboza venoasa profunda (TVP), piciorul poate parea greu si dureros, poate exista sensibilitatea si intarirea coapsei sau gambei, umflarea ei (variind de la usoara pana la severa), distensia venelor superficiale si durere in gamba la flexia labei piciorului (adica daca intoarceti degetele de la picioare in sus, spre barbie). Orice astfel de simptome, ca si orice alte simptome neobisnuite la nivelul membrelor inferioare, febra inexplicabila sau pulsul rapid, ar trebui raportate medicului. Cheagul de sange poate fi evidentiat cu ajutorul ecografiei, flebografiei (folosirea unui instrument care inregistreaza pulsul venos) sau altor metode. Daca cheagul de sange a ajuns in plamani (embolism pulmonar), poate apare durere in piept, tuse cu expectoratie spumoasa si sangvinolenta, puls rapid (tahicardie) si respiratie rapida (tahipnee), albastrirea buzelor si a varfurilor degetelor, si febra. Aceste simptome necesita ingrijiri medicale imediate.
Tratament Dupa diagnosticare, tratamentul va depinde de tipul cheagului si de gradul de obstructie pe care-l produce. Un cheag superficial va fi tratat cu odihna (repaus), ridicarea piciorului afectat, unguente locale, caldura umeda locala, o soseta elastica compresiva si posibil aspirina (post-partum). Prenatal, in cazul TVP, se administreaza un anticoagulant (aproape intotdeauna heparina), de obicei intravenos timp de o saptamana sau 10 zile, apoi subcutanat pana la debutul travaliului, moment in care se intrerupe tratamentul. La mai multe ore dupa nastere, tratamentul se reia, si se continua cateva saptamani post-partum. Rareori, se poate insera un filtru in vena cava inferioara, o vena care primeste sangele de la membrele inferioare si organele pelvine si abdominale si il duce la inima, pentru a preveni mobilizarea unui cheag din venele picioarelor pana in plamani. Daca cheagul ajunge la plamani, pot fi necesare medicamente si o interventie chirurgicala, precum si tratament pentru efectele adverse de insotire ale acestuia. Tratamentul TVP in perioada post-partum este aproximativ acelasi, dar fara intreruperea lui pentru nastere si travaliu.
Prevenirea. Cel mai bun tratament este preventia: purtati pantaloni-ciorapi elastici daca sunteti susceptibila la formarea de tromboze sau apartineti unei categorii cu risc crescut, evitati statul asezat pentru mai mult de o era fara sa va ridicati si sa va plimbati putin, intinzandu-va picioarele, exersati-va picioarele asa cum va recomanda medicul si nu faceti exercitii si nu dormiti intinsa pe spate la orizontala.
Complicatii neobisnuite ale sarcinii
Urmatoarele complicatii ale sarcinii sunt, in cea mai mare parte, rar intalnite. In general gravida are o probabilitate extrem de scazuta sa se intalneasca cu vreuna dintre ele. Asa ca, din nou o spunem, cititi aceasta sectiune doar daca aveti nevoie - si chiar si atunci, cititi doar ceea ce vi se aplica dvs.
Daca dvs. sunteti diagnosticata cu oricare dintre aceste complicatii in timpul sarcinii, folositi informatiile de aici pentru a invata despre boala respectiva si despre tratamentul ei (precum si despre posibilitatile de prevenire a bolii in sarcinile dvs. viitoare), dar realizati ca protocolul folosit de medicul dvs. pentru a va trata, poate fi diferit.
Hyperemesis gravidarum
Ce este? Este o forma exagerata a greturilor matinale, fiind caracterizatii prin varsaturi excesive, care apar probabil la mai putin de una la 200 de sarcini. Este mai frecventa la gravidele care sunt la prima lor sarcina, la gravidele tinere, obeze, la femeile cu sarcini gemelare sau multiple, si la cele care au suferit de aceasta afectiune intr-o sarcina anterioara. Un factor implicat este sensibilitatea centrului vomei, din creier, care se pare ca variaza de la persoana la persoana, stresul psihologic poate juca si el un rol ocazional. Un alt factor declansator ar putea fi consumul excesiv de grasimi saturate, precum si dezechilibrele endocrine, deficitul de vitamina B si infectia cu 11 pylori.
Semne si simptome. Greata si varsaturile caracteristice inceputului de sarcina sunt neobisnuit de frecvente sj severe (poate fi imposibil sa tolerati orice aliment, fara a le varsa) si dureaza mai mult timp (cateodata pe parcursul tuturor celor 9 luni de sarcina). Alte simptome includ urinarile rare, cu urina galben inchisa (semne de deshidratare, datorata pierderii de lichide prin varsaturi), scadere ponderala mai mare de 5% din greutatea corporala initiala, si/sau sange in materialul varsat. Netratate, varsaturile frecvente pot conduce la malnutritie, deshidratare si posibil efecte daunatoare asupra sanatatii mamei si fatului, asa ca oricare dintre aceste simptome ar trebui raportate medicului dvs. Durerile abdominale severe, impreuna cu greturile matinale (cu sau fara alte simptome) pot semnala o problema cu colecistul sau pancreasul, necesitand ingrijiri medicale prompte.
Foarte rar, greata si varsaturile incep in trimestrul al treilea si sunt insotite de dureri abdominale superioare si, mai tarziu, de stare confuzionmala. Aceste simptome, cel mai probabil apar la femeile cu o tulburare metabolica si pot fi semnul preeclampsiei sau unei hepatite acute, necesitand de asemenea ingrijiri medicale imediate.
Tratament Cazurile usoare pot fi controlate acasa prin masuri dietetice, odihna, banderole de acupresiune (Sea Bands sau Relief Bands pe baza de baterii), antiacide si medicatie antiemetica (impotriva varsaturilor).10 In unele cazuri, se poate administra medicatia printr-o pompa. Tratamentul acesta este de obicei eficient, dar unele femei resimt efecte adverse suficient de severe pentru a le face sa doreasca intreruperea terapiei. Si terapiile complementare sau alternative pot aduce oarecare alinare (precum acupunctura, biofeedback, meditatia, hipnoza). Va poate fi util sa mancati cantitati mici de mancare, mai frecvent, cu multe lichide intre mese. Ar trebui evitate, in afara de alcool si tutun (care sunt interzise pentru toate femeile gravide), si cofeina, bauturile carbogazoase si alimentele bogate in grasimi. Daca varsaturile continua si se pierde o greutate semnificativa ponderala, poate fi necesara spitalizarea.
Se pot practica si alte teste pentru a elimina cauzele varsaturilor, care nu sunt legate de sarcina, precum gastrita, o ocluzie (stenoza intestinala), pietre la vezica biliara, sau un ulcer. Repausul intr-o camera intunecata si limitarea vizitatorilor reduc stimularile, se pot oferi counsulting si psihoterapie, in scopul reducerii tensiunii, ce poate exacerba simptomele. Daca este necesara, se poate administra hrana parenterala, impreuna cu un anti-emetic si o solutie de electroliti. Atunci cand se restabileste echilibrul hidroelectrolitic (de obicei in 24-48 de ore), se incepe o dieta alcatuita din lichide strecurate. Daca aceasta este tolerata, gravida va trece treptat la 6 mese mici pe zi. Daca ea nu poate tolera inca mancarea in stomac, se poate continua hranirea parenterala (intravenoasa), desi i se vor oferi si unele alimente pe cale orala. Atunci, cand problema persista suficient de mult timp pentru a ameninta sanatatea mamei sau a fatului, se adauga nutrienti speciali la lichidele de hidratare intravenoasa, pentru a-i hrani pe amandoi, permitand totodata cateva saptamani de repaus tractului digestiv. Acesta se numeste "hiperali-mentarea intravenoasa'. Acest procedeu permite aproape intotdeauna sarcinii sa continue fara a se produce vreun rau mamei sau fatului. Vestea buna este ca, oricat de rau s-ar simti gravida, bebelusul ei probabil nu este afectat. Majoritatea studiilor arata ca nu exista deosebiri in ceea ce priveste starea de sanatate sau alte diferente intre nou-nascutii femeilor cu hyperemesis gravidarum si cu ai mamelor fara aceasta afectiune.
Sarcina molara
Ce este? La aproximativ 1 la 2 000 de sarcini in Statele Unite - mai frecvent la femeile de peste 45 de ani decat la cele mai tinere - se formeaza o masa anormala de celule, in locul embrionului, in uter dupa fertilizare. Trofoblastul - invelisul de celule care tapeteaza sacul gestational - se converteste intr-o serie de vezicule asemanatoare cu tapioca, in loc sa inceapa sa formeze o placenta sanatoasa. Fara un sistem de sustinere placentar, oul fertilizat se deterioreaza. O sarcina molara, cunoscuta si drept boala rrofoblastica sau mola hidatiforma, este probabil cauzata de o anomalie cromozomiala a oului fertilizat.
Semne si simptome. Primul semn al sarcinii molare este o secretie vaginala inter- mitenta (dar cateodata continua) si maronie. Adesea, greturile matinale obisnuite, devin anormal de severe. Pot exista nivele excesive de hormoni tiroidieni in circulatia mamei, probabil stimulate de nivelele crescute de hCG (gonadotro-pina corionica umana). Pe masura ce sarcina progreseaza, una din 5 femei pierd cateva vezicule pe cale vaginala. Uterul este mai mare decat ar fi de asteptat si moale, in loc sa fie ferm, nu se pot detecta batai cardiace fetale. Pot apare si pre-eclampsia (cu cresterea tensiunii sangelui, edeme excesive si proteine in urina) sau in unele cazuri pierdere ponderala si alte semne de activitate tiroidiana crescuta. Diagnosticul definitiv depinde de examinarea ecografica, care va arata absenta tesutului embrionar sau fetal si uterul destins, plin de acele mici vezicule. Si ovarele pot fi marite de volum, datorita nivelelor crescute de hCG.
Tratament Se practica dilatarea colului uterin si golirea atenta a continutului uterin, adica D si C. Este importanta urmarirea caci aproximativ 10-15% dintre sarcinile molare nu se opresc din dezvoltare imediat dupa D si C. Daca nivelele sangvine de hCG nu revin la normal, se mai practica un chiuretaj uterin (D si C). In situatia rara cand nivelele hCG raman crescute si dupa al doilea chiuretaj uterin, medicul va cauta o noua sarcina sau intinderea tesutului molar spre vagin sau plamani, care ar putea fi tratata prin chimioterapie. Foarte rar, o sarcina molara se malignizeaza, asa ca urmarirea stricta medicala este importanta dupa o sarcina molara, intrucat aceasta afectiune este vindecabila printr-un diagnostic precoce si tratament.
In prezent se recomanda ca, in general, sa se amane o noua sarcina pentru un an, dupa o sarcina molara; cercetarile au aratat ca de obicei astfel de sarcini sfarsesc cu bine. Este vitala o supraveghere atenta a sarcinilor ulterioare, caci se poate dezvolta o alta mola.
Prevenirea - intrucat exista unele dovezi interesante, care asociaza boala trofoblastica cu un consum dietar inadecvat de proteine animale si vitamina A, este o idee buna sa consumati din plin din amandoua (vedeti Dieta sarcinii, despre necesarul de "Proteine' si "Legumele foioase verzi si galbene si fructele galbene') inainte de o noua sarcina si pe toata durata acesteia.
CAND SE DETECTEAZA UN DEFECT SEVER FETAL
Acesta este cosmarul oricui trece printr-o metoda de diagnostic prenatal: cand ceva pare ca nu este in regula, atat de grav incat ar trebui avuta in vedere terminarea sarcinii. Faptul ca un astfel de cosmar devine doar foarte rar o realitate, nu reprezinta o consolare pentru cuplurile care primesc raportul cu rezultatele infricosatoare.
inainte de a va gandi la terminarea sarcinii, ar trebui sa fiti siguri ca diagnosticul este corect. Intrebati-va doctorul daca rezultatul acesta poate fi confirmat prin alte teste. Apoi mai obtineti o a doua parere si o explicatie clara despre optiunile pe care le aveti, de preferat din partea unui consilier genetic sau a unui specialist de medicina materno-fetala.
Daca sarcina trebuit terminata, puteti descoperi ca este greu sa va linistiri. Prietenii si rudele dvs. bine intentionate ar putea sa nu inteleaga prin ce treceti dvs. si pot subestima ceea ce considerati o tragedie, cu comentarii de tipul "Este cel mai bine asa' sau "Puteti incerca din nou'. Ar putea sa va ajute sa faceti fata dezastrului ajutorul de specialitate - de la medicul dvs., un terapeut, un asistent social sau un consilier genetic - sau ajutorul venit din partea unui grup de parinti care au trecut prin acelasi tip de experienta nu va fi usor sa acceptati pierderea suferita. Probabil ca veti trece prin toate sau cele mai multe stadii ale durerii - negare, furie, targuiala si depresie - inainte de a ajunge la acceptare.
Adesea, cuplurile care primesc vesti proaste se incarca cu o povara inutila si suplimentara: vinovatia. Este important sa intelegeti ca defectele fetale (malformatiile) sunt cel mai adesea o intamplare. Nu v-ati facut rau intentionat bebelusului dvs., iar daca ati facut-o neintentionat, nu aveti nici o vina.
Daca va hotarati sa intreruperi sarcina, va poate ajuta sa stiti ca, daca diagnosticul nu ar fi fost pus prenatal, ati fi dus sarcina la termen, ati fi ajuns s-o cunoasteti si s-o indragiti timp de 9 luni, numai pentru a va pierde bebelusul la scurt timp dupa nastere. Sau ari fi nascut un bebelus care ar fi zacut luni sau ani de zile, fara a trai asa cum ne asteptam cu totii. In schimb, pana in momentul in care ar fi fost data de nastere, aveti sansa sa mai ramaneti o data gravida - de data aceasta, sa speram, cu un bebelus sanatos. Aceasta insa, bineinteles, nu va impiedica sa jeliti pierderea acestui bebelus - ceea ce este foarte important sa si faceti.
Daca, in ciuda unui prognostic fara speranta (datorita convingerilor religioase sau de alt tip) optati sa continuati sarcina, veti avea nevoie de si mai mult ajutor -nu numai din partea cuplurilor care au facut aceeasi alegere, ci si din partea echipei dvs. de ingrijire medicala. Conteaza enorm intr-un moment atat de dificil, sa aveti un medic sensibil, care este doritor sa va sustina pe durata restului sarcinii, a nasterii si dupa aceea.
Sarcina molara partiala
Ce este? intr-o sarcina molara partiala, ca si in sarcina molara completa, exista o dezvoltare anormala a trofoblastului. Totusi in acest caz, este prezent si tesut embrionar sau fetal identificabil. Daca fatul supravietuieste, poate avea restrictie de crestere si o varietate de malformatii congenitale, precum dege-tele lipite (de la maini si picioare) si hidrocefalie (apa in creier). Daca se naste un bebelus normal, de obicei se descopera ca el facea parte dintr-o sarcina multipla, iar mola partiala a apartinut celuilalt gemen care s-a deteriorat.
Semne si simptome. Sunt similare cu cele ale avortului incomplet sau ale sarcinii oprite in evolutie. Exista de obicei o sangerare vaginala neregulata, lipsa batailor cardiace fetale, si un uter care are dimensiuni mai mici sau normale comparativ cu varsta gestationara. Doar un mic procent dintre femeile cu sarcini partiale molare au uterul marit, asa cum se intampla de obicei in cazul molei complete. Diagnosticul se stabileste pe baza examenului ecografic si nivelului de hCG.
Tratament Daca fatul traieste si pare sa fie (la ecografic) in stare buna, probabil se va lasa sarcina sa evolueze in continuare. Daca nu, tratamentul si urmarirea sunt similare celor din mola completa, iar o noua sarcina nu este recomandara pana cand nivelele de hCG nu au rost normale timp de un an.
Preventia. Majoritatea femeilor pot avea bebelusi sanatosi, dupa ce au avut o sar cina molara partiala, dar intrucat exista riscul unei recurente, este importanta examinarea ecografica precoce in sarcinile ulterioare, pentru a exclude aceasta posibilitate.
Coriocarcinomul
Ce este? Coriocarcinomul este un cancer extrem de rau, asociat direct cu sarcina. Cam jumatate din cazuri se dezvolta pornind de la o sarcina molara, 30-40% dupa un avort spontan, si 10-20% dupa o sarcina normala.
Semne si simptome. Semnele bolii includ sangerare intermitenta dupa un avort spontan, o sarcina, sau indepartarea unei mole, impreuna cu nivele crescute de hCG si o tumora in vagin, uter sau plamani.
Tratamentul. Chimioterapie. Cu diagnostic precoce si tratament, supravietuirea este regula si fertilitatea nu este afectata, desi se recomanda amanarea sarcinii pentru 2 ani dupa terminarea tratamentului si dupa ce exista dovezi ca nu mai exista afectari reziduale.
Eclampsia
Ce este? Eclampsia apare atunci cand preeclampsia evolueaza si cuprinde sistemul nervos central, conducand la convulsii si uneori coma. Eclampsia este o boala foarte severa dar extrem de rara, care, netratata, poate fi fatala atat pentru mama cat si pentru fat. Foarte putine femei care primesc ingrijiri medicale de calitate, progreseaza de la preeclampsie (o afectiune controlabila) la afectiunea mai severa - eclampsie.
Semne si simptome. Eclampsia se caracterizeaza prin convulsii. Acestea pot apare fara nici un avertisment si de obicei apar in timpul nasterii sau in apropie rea acesteia. Pot apare si convulsii post-partum, majoritatea in primele 48 de ore dupa nastere, dar pot apare si la 3 saptamani post-partum.
Tratament Femeia este protejata, pentru a nu se lovi in timpul convulsiilor. Se administreaza oxigen si medicamente pentru a opri convulsiile, mediul inconjurator al femeii este pastrat liber de stimuli precum lumina si zgomotul, pe cat posibil. In general se va induce travaliul sau se va practica o cezariana, atunci cand starea femeii este stabila. Cu o ingrijire optima, rata de supravietuire este de 98% si majoritatea femeilor revin repede la normal dupa nastere, desi este inca necesara o monitorizare atenta pentru a fi siguri ca tensiunea arteriala nu ramane ridicata si convulsiile nu continua.
Prevenirea. Controlul adecvat al preeclam-psiei poate preveni cu succes transformarea acesteia in eclampsie. Este ce o importanta critica si urmarirea post-partum.
Sindromul HELLP
Ce este? Sindromul HELLP (Hemoliza, EL de la enzime hepatice crescute, si LP de la numar scazut de trombocite) este o afectiune care poate apare de sine statatoare sau asociata cu preeclampsia. Se caracterizeaza prin anomalii hepatice si ale celulelor sangelui (trombocitopanie) si dureri abdominale superioare severe (din cauza distensiei ficatului), greata si posibil varsaturi. Atunci cand apare HELLP, exista un risc mai crescut de complicatii pentru mama, ducand la leziuni permanente ale sistemului ei nervos, ale vaselor de sange, plamanilor, rinichilor si altor organe, si restrictie de crestere intrauterina (datorita scaderii aportului de oxigen prin placenta) sau deprivare de oxigen a copilului.
Semne si simptome. Simptomele sunt foarte vagi, constatandu-se c stare de rau generala, dureri gastrointestinale, greata, varsaturi, dureri de cap si alte simptome asemanatoare unei viroze, in trimestrul al treilea de sarcina. Pot exista de asemenea si mancarimi ale pielii si majoritatea femeilor au dureri si sensibilitate severa in partea dreapta a abdomenului superior. Testele sangvine arata un numar scazut de trombocite, enzime hepatice crescute si hemoliza (distructia celulelor rosii ale sangelui). Functia hepatica se deterioreaza rapid la femeile cu HELLP, astfel incat tratamentul este vital.
Tratament. In cazul sindromului HELLP, se considera absolut necesara nasterea, odata ce a fost stabilit diagnosticul, dar aceasta poate fi amanata daca fatul este foarte prematur (de obicei sub 26 de saptamani). Asteptarea chiar de cateva zile - in care se administreaza steroizi - pare sa ajute la maturarea plamanilor fetali si sa amelioreze starea mamei in acelasi timp. Dar acest lucru se recomanda de obicei doar intr-un centru medical major. Imediat dupa diagnostic, in timp ce se asteapta stabilirea deciziei de a naste, femeile cu sindrom HELLP sunt puse la repaus complet la pat (culcate pe partea stanga) si li se administreaza sulfat de magneziu, pentru a preveni convulsiile, impreuna cu medicamente antihiper-tensive si lichide intravenoase, dupa nevoie. Se va monitoriza de asemenea si starea fetala.
Preventia. Intrucat o femeie care a avut HELLP intr-o sarcina anterioara are o susceptibilitate crescuta de a-l face din nou, va fi necesara o monitorizare stricta in orice sarcina ulterioara.
Abruptio placenta
Ce este? Este separarea placentei, sau decolarea ei, de peretele uterului, prematur. Boala este raspunzatoare pentru 1 din 4 cazuri de sangerare de trimestrul III. Apare mai frecvent la mamele mai in varsta care au mai nascut, si la femeile care fumeaza, sau consuma droguri ilegale precum cocaina, au hipertensiune (cronica sau indusa de sarcina), au luat aspirina in ultima parte a sarcinii, sau au mai suferit o decolare prematura de placenta in antecedente. Cauza ocazionala a abruptio placenta este un cordon ombilical scurt sau traumatismul datorat unui accident.
Semne si simptome. In cazul unei decolari usoare a placentei, poate apare sangerare, la fel de usoara ca un flux menstrual redus sau la fel de abundenta ca un flux menstrual abundent, si poate sau nu sa contina cheaguri. Pot exista de asemenea crampe sau dureri abdominale usoare si sensibilitate uterina. Ocazional, in special atunci cand a existat un traumatism abdominal, poate sa nu existe deloc sangerare.
In cazul unei decolari moderate, san-gerarea este mai abundenta, abdomenul este sensibil si ferm, iar durerea abdominala poate fi mai severa, partial datorata contractiilor uterine puternice. Atat mama cat si fatul arata semne de pierdere de sange.
In cazul decolarii severe a placentei, atunci cand mai mult de jumatate de placenta se decoleaza de peretele uterin, apare o situatie de urgenta atat pentru mama cat si pentru fat. Simptomele sunt similare celor enumerate mai sus, dar mult mai accentuate.
Diagnosticul se stabileste pe baza relatarilor pacientei, a examinarii fizice, a observarii contractiilor uterine si a raspunsului fetal la acestea. Ecografia poate fi utila, dar doar jumatate dintre decolari sunt vizibile ecografic.
Tratament Cand separarea este usoara, repausul la pat duce adesea la oprirea sangerarii si va puteti relua rutina normala, cu o oarecare restrangere a activitatilor, peste cateva zile. Desi nu este uzual, exista posibilitatea repetarii sangerarii, asa incat viitoarea mama trebuie sa fie atenta la simptome si sa fie monitorizata strict pe parcursul restului sarcinii. Daca reapar semnele de decolare si bebelusul este aproape de termen, se poate practica nasterea prompta.
In majoritatea cazurilor, o decolare moderata raspunde de asemenea la repausul la pat. Dar uneori pot fi necesare transfuzii de sange si un tratament de urgenta. Este necesara monitorizarea atenta a mamei si fatului, si daca oricare dintre ei da semne de suferinta, nasterea fara intarziere ar putea deveni esentiala.
Cand apare o decolare severa de placenta, sunt imperative masurile de ingrijire medicala prompte, inclusiv transfuzii de sange si nastere de urgenta.
Mai demult prognosticul era sumbru atat pentru mama cat si pentru fatul ei, in cazul unei decolari premature de placenta. Astazi, gratie ingrijirilor medicale de specialitate si prompte, practic toate mamele cu decolare placentara si aproape toti bebelusii, supravietuiesc crizei.
Placenta accreta.
Ce este? In afectiunea aceasta foarte rar intalnita, placenta creste in profunzimea straturilor peretelui uterin si se ataseaza ferm de perete. In functie de profunzimea invaziei celulelor placentare, afectiunea se mai poate denumi placenta percreta sau placenta increta. Aceasta afectiune este mai frecventa la femeile care au cica-trici ale peretelui uterin, de la interventiile chirurgicale anterioare sau cezariene, si la femeile cu placenta previa. Uneori ea poate fi diagnosticata prin ecografie Doppler color transabdominala, o forma de ecografie, ale carei rezultate ajuta la decizia in ceea ce priveste tratamentul.
Semne si simptome. Pot sa nu existe simptome evidente, asa incat daca placenta accreta nu este diagnosticata mai devreme prin ecografie, ea poate sa nu fie recunoscuta pana in stadiul al treilea al nasterii, atunci cand placenta, in mod neasteptat, placenta mi se decoleaza de pe peretele uterin. Rareori, afectiunea poate fi atat de severa incat sa cauzeze ruptura (totala sau partiala) a uterului. in acest caz, va exista durere intensa si sangerare severa.
Tratament In majoritatea cazurilor, placenta trebuie indepartata chirurgical dupa nastere, pentru a opri sangerarea. Foarte rar, atunci cand sangerarea nu poate fi controlata prin legarea chirurgicala a vaselor de sange expuse, poate sa fie necesara scoaterea intregului uter.
Oligohidramnios
Ce este? Oligohidramnios este afectiunea in care exista prea putin lichid amniotic in uter. Majoritatea femeilor diagnosticate cu oligohidramnios au sarcini complet normale. Dar, ocazional, afec-tiunea poate semnala sau cauza probleme potentiale. In prima parte a sarcinii, exista un mic risc de compresie a cordonului ombilical sau de dezvoltare a unui picior stramb, la un fat care nu are suficient loc de dezvoltare in uter. Mai tarziu, in cursul sarcinii, poate semnifica suferinta fetala. Oligohidramnios poate insoti de asemenea unele tipuri de anomalii fetale, precum problemele legate de tractul digestiv sau urinar fetal. Urina bebelusului constituie in parte lichidul amniotic, iar daca el nu o excreta in cantitati adecvate, poate apare oligohidramniosul. Afectiunea poate fi de asemenea cauzata de insuficienta placentara.
CAND FETUSII MULTIPLI NU CRESC CUM TREBUIE
De la initierea tratamentelor de fertilitate, cunoscute mai demult sub denumirea de tehnologia de reproducere asistata, numarul de gemeni, tripleti, cvadrupleti si alte sarcini multiple, a crescut mult. Intrucat riscurile atat pentru mama cat si pentru fetusi se multiplica odata cu sarcinile multiple, Colegiul American de Obstetrica si Ginecologie recomanda ca in timpul tratamentelor de fertilitate, sa se faca eforturi pentru reducerea posibilitatii nasterilor multiple. In prezent se considera ca folosirea fertilizarii in vitro (unirea ovulului cu spermatozoidul intr-o eprubeta si apoi inserarea in uterul mamei a oului sau oualor fertilizate - in general se insera pentru cele peste 40 de ani) este superioara tratamentului hormonal (care stimuleaza eliberarea de mai multe ovule la mama, dintre care pot fi fertilizate mai multe). Exista si alte tehnici in studiu, inclusiv lasarea embrionilor sa se dezvolte in afara uterului timp de cateva zile, astfel incat cel mai sanatos dintre ei sa poata fi transferat in uterul mamei, crescand astfel sansele unei sarcini de succes si reducand necesitatea de a folosi atat de multi embrioni. -
Daca, gratie naturii si tehnologiei, aveti pana la urma mai mult de un fat aveti sanse mari ca bebelusii dvs. sa se dezvolte bine. Totusi, intrucat fetusii multipli sunt mai susceptibili la o crestere slaba, comparativ cu fetusii unici, in special in trimestrul 3, sarcinile multiple sunt urmarite atent printr-o serie de ecografii, incepand eu saptamana a 20-a de sarcina. Daca unul sau mai multi fetusi nu cresc atat de bine cum ar trebui, va fi necesara o supraveghere intensiva, de obicei in spital. Fetusii vor fi extrasi prompt daca se determina ca plamanii celui mai mare dintre ei sunt maturi, sau atunci cand devine riscant pentru fatul cel mai mic sa ramana in continuare in uter. Din fericire, asemenea circumstante apar foarte rar.
Natura se descurca adesea in astfel de situatii pe cont propriu. Se crede ca in fiecare an se concep cu mii de sarcini multiple, mai mult decat cele care se nasc. Intrucat organismul mamei este incapabil sa sustina atat de multi fetusi, in general toti, cu exceptia unuia, mor in prima parte a sarcinii, adesea nelasand nici o dovada vizibila ca ei au existat vreodata. Cateodata totusi, fetusii multipli continua sa se lupte impreuna in continuare, suferind toti si nici unul neputand sa se dezvolte suficient de bine pentru a supravietui. Atunci cand natura nu a preluat initiativa, se poate lua in considerare o alta optiune: folosirea embrioreductiei (MFPR -multifetal pregnancy, in loc sa-i lasati pe toti sa piara.
Recent s-a sugerat sa se ia in consideratie reducerea neselectiva a embrionilor multiplii, la inceputul sarcinii. inainte ca ei sa inceapa sa dea semne ca le merge prost. In mediei rezerva asemenea reductii pentru situatiile cand exista 4 sau mai multi fetusi, altii doresc sa reduca si tripletii, atunci cand pare necesar. Reductia se practica de obicei la 9 saptamani de sarcina sau dupa aceea, cu un medicament injectat in apropierea inimii fatului respectiv. Unii medici considera ca este cel mai bine sa astepte pana la sfarsitul primului trimestru pentru a practica procedura, intrucat natura poate executa spontan aceasta reductie pana la sfarsitul acestei perioade.
Daca nu s-a incercat la inceputul sarcinii embrioreductia neselectiva, iar testele arata ca unul sau mai multi fetusi nu cresc bine atunci cand sarcina progreseaza, atunci se poate lua in considerare o reductie selectiva, mai tarziu in cursul sarcinii. Aceasta inseamna indepartarea unuia sau mai multor fetusi (cei care se dezvolta cel mai prost) pentru a le da celorlalti o sansa de supravietuire si de a creste bine. Aceasta procedura poate fi de asemenea recomandata daca unul din fetusi este grav malformat (ii lipsesc parti din creier, de exemplu) sau exista hemoragie severa materna.
Desi embrioreductia este un procedeu dificil de practicat pentru doctor, este cu siguranta si mai dificil pentru parinti. Daca in vreun moment al sarcinii dvs. vi se sugereaza o reductie a fetusilor, decizia va fi una dureroasa pentru dvs. Inainte de a va decide, ar trebui sa obtineti o a doua parere pentru a fi sigura ca evaluarea testelor despre fetusii dvs, este una corecta. Apoi ar trebui sa discutati riscurile procedurii - inclusiv pe acela ca ati putea pierde toti fetusii - cu medicul dvs. Riscul este mai scazut, bineinteles, atunci cand chirurgul are multa experienta si succese in reductia sarcinilor multiple. Se pare ca atunci cand se reduce o sarcina cu 4 sau mai multi embrioni, in general mai multi bebelusi vor supravietui, decat daca reductia nu s-ar fi practicat.
In sfarsit, daca sunteti o persoana foarte religioasa, este o idee buna sa obtineti si un sfat din punct de vedere spiritual, pe langa cele medicale. Ar fi probabil util sa discutati si cu un specialist in etica medicala (intrebati la spitalul dvs. local), cu un consilier genetic, cu un specialist de medicina materno fetala sau cu un alt consilier familiarizat cu aceasta problema. Dupa aceste discutii veti afla probabil ca majoritatea specialistilor (chiar si cei mai conservatori teoreticieni) cred ca a incerca sa salvati un bebelus, este mai bine decat sa-i supuneti pe toti la riscul de a muri. (Pe de alta parte, multi vor pune sub semnul intrebarii o reductie practicata doar din motive de comoditate - pentru ca familia nu are loc pentru patra patuturi, de exemplu.)
Va pot fi utile si "Cand se detecteaza un defect sever fetal' si "Cum sa faceti fata pierderii unei sarcini'. La fel si discutia cu alti parinti care au trecut sau trec printr-o incercare similara (incercati sa gasiti un grup de sprijin sau persoane cu care puteri discuta, prin intermediul medicului dvs. sau spita ului, sau on-line).
In final, decizia va va apartine. Daca va opuneti procedurii din motive filozofice sau religioase, si alegeri sa continuati sarcina cu toti fetusii, indiferent de riscurile pentru ei sau pentru dvs., va trebui sa fiti ingrijita de un medic care va sustine in decizia dvs. fara rezerve. La fel, daca alegeti reductia, veti avea nevoie de un medic care sa va sustina decizia cu inima larg deschisa.
Odata ce v-ati decis, nu va mai intoarceti asupra deciziei. Acceptati in schimb, ca este cea mai buna decizie pe care ati putut s-o luati - si ca ati luat-o cu cele mai bune intentii. Chiar daca lucrurile nu merg asa cum ati sperat, nu va incarcati cu vinovatie sau resentimente.
Semne si simptome. Nu exista alte simptome la mama decat un uter cu dimensiuni mai mici decat cele asteptate pentru varsta gestationara (desi un uter mic poate insemna doar ca data probabila a nasterii a fost calculata gresit pentru respectiva femeie). De obicei boala se detecteaza prin ecografic Semnele ei includ o activitate fetala redusa si probabil incetinirea cresterii fetale (RCIW). In timpul travaliului exista un risc crescut de bradicardie fetala (incetinirea ritmului cardiac fetal).
Tratament Unii medici considera ca inlocuirea lichidului care lipseste prin amnioinfuzie, este o idee buna. Hidratarea orala si intravenoasa a mamei poate de asemenea contribui la corectarea bolii. Daca oligohidramniosul este diagnosticat intr-o sarcina la termen sau postmatura (dupa termen), multi medici induc travaliul. Este important pentru femeile cu oligohidramnios, sa manance bine, sa se odihneasca mai mult, si si evite fumatul, si sa raporteze orice semn de travaliu prematur medicului lor.
Polihidramniosul (sau hidramnios)
Ce este? Polihidramnios este atunci cand exista prea mult lichid amniotic in uter. Majoritatea cazurilor de hidramnios sunt usoare si trecatoare, fiind simplul rezultat al schimbarilor temperare in echilibrul productiei normale de lichid amniotic. Mult mai putine cazuri se asociaza cu un defect fetal, fie in sistemul nervos central, fie in vezica urinara sau rinichii fatului, fie o problema de inghitit (cum ar fi aceea cauzata de o obstructie gastrointestinala, de tipul stenozei esofagiene sau pilorice, sau o malformatie faciala, de tipul buzei despicate sau palatinului despicat - adica cheiloschizis sau palatoschizis). Poate fi de asemenea legat de un diabet netratat al mamei si apare mai frecvent cand exista mai multi fetusi.
Semne si simptome. Hidramniosul se detecteaza de obicei printr-o ecografie de rutina sau diagnostica. Uterul poate avea dimensiuni mai mari decat ar trebui. Afectiunea poate cauza disconfort abdominal, indigestie, umflarea picioarelor, dificultati in respiratie, sau hemoroizi, si poate face ca sarcina sa aiba un risc crescut de prezentatie pelvina, travaliu prematur, abruptio placenta sau prolaps de cordon uterin.
Tratament. Daca hidramniosul este avansat, se poate practica amniocenteza pentru indepartarea unei cantitati de lichid. Uneori se pot folosi si medicamente. Atunci cand exista hidramnios, medicul deobicei nu va practica ruperea artificiala a membranelor in timpul travaliului, datorita riscului de prolaps al cordonului ombilical, odata cu scurgerea brusca a unei mari cantitati de lichid. Unii rup membranele foarte lent, cu o mica intepatura, pentru a-i permite lichidului sa picure afara intr-un ritm controlat. Daca ele se rup natural, exista un risc crescut de prolaps al cordonului ombilical, asa ca sunati-va imediat medicul daca ati fost diagnosticata cu hidramnios si vi se rup membranele.
Noduri si incurcaturi ale cordonului ombilical
Ce sunt acestea? Ocazional cordonul ombilical se innoada sau se incurca sau se incolaceste in jurul fatului, adesea in jurul gatului sau (se cunoaste sub denumirea de "cordon nucal'). Acestea pot sa nu cauzeze nici o problema sau pot incetini sau opri fluxul sangvin spre fat. O oprire a fluxului sangvin poate fi fatala pentru fat, asa incat trebuie actionat imediat daca se suspicioneaza o astfel de problema.
Semne si simptome. Studiile au aratat ca semnul cel mai des intalnit al acestor probleme este o scadere semnificativa a activitatii fetale dupa 37 de saptamani. (Va Ci usor sa observati o astfel de modificare, daca va testau' regulat pentru miscarile fetale). Un alt semn il reprezinta sughitul frecvent intre 36 si 40 de saptamani -2-4 episoade in fiecare 24 de ore, fiecare durand mai mult de 10 minute. Daca resimtiti oricare dintre aceste simptome sau orice alta schimbare brusca a comportamentului fetal, sunati-va medicul imediat si cereti sa vi se verifice starea fatului. Daca sunteti in travaliu si starea fatului este monitorizata, problemele cordonului ombilical se pot evidentia prin anomalii ale inregistrarilor cordului letal pe monitor. Se poate folosi ecografia pentru a detecta o problema a cordonului.
Tratament Daca exista vreo problema cu cordonul ombilical, cea mai buna abordare o reprezinta nasterea imediata, de obicei prin cezariana.
PRIMUL AJUTOR PENTRU FAT
In ultima parte a sarcinii, absenta activitatii fetale poate semnala ca ceva este in neregula (pentru testele la domiciliu). Intrucat o activitate fetala diminuata (considerata a fi in general mai putin de 10 miscari intr-o perioada de 2 ore) se observa adesea, cand inca mai este timp sa fie ajutat fatul, ea ar trebui raportata imediat medicului dvs. Daca el nu este disponibil, rugati pe cineva sa va duca la spital de urgenta sau in maternitatea locala. Actionand prompt, este adesea posibil sa salvati un fat aflat in suferinta.
Prolapsul cordonului ombilical
Ce este? Cordonul ombilical reprezinta linia de sustinere a vietii bebelusului in uter. Rareori, atunci cand se rup membranele amiotice, cordonul aluneca, sau prolabeaza, prin colul uterin sau chiar in canalul vaginal, transportat cu lichidul amniotic care se scurge brusc. Atunci el devine vulnerabil la a fi comprimat de catre prezentatia fetala, care apasa in jos prin colul uterin si canalul nasterii. Daca cordonul este comprimat, alimentarea cu oxigen a fatului, care este vitala, poate fi redusa sau chiar oprita. Prolapsul este mai frecvent in travaliile premature (caci prezentatia fetala este atat de mica incat nu umple complet pelvisul) sau cand prezentatia este alta decat capul fetal, de obicei piciorul (caci un picior ocupa mai putin spatiu decat capul, permitand cordonului sa alunece in jos pe langa el). Prolapsul cordonului este de asemenea mai frecvent atunci cand membranele se rup inaintea debutului travaliului sau daca exista un exces de lichid amniotic (hidramnios).
Semne si simptome. Un cordon ombilical poate prolaba atat de jos incat sa fie vizibil ca atarna din vagin, sau poate fi simtit ca "ceva acolo inauntru'. Daca el devine comprimat, poate aparea orice semn de suferinta fetala pe monitorul fetal sau alte teste ce evalueaza starea fatului.
Tratament Daca vedeti sau simtiti cordonul ombilical in vaginul dvs., sau credeti ca a prolabat, asezati-va in patru labe pentru a reduce presiunea pe el. Daca cordonul iese afara, sustineti-l bland (nu-l comprimati si nu-l strangeti) cu comprese calde si umede sau un prosop sau scutec curat. Rugati pe cineva sa va duca repede la spital sau sunati la 112 sau serviciul de urgenta local.
La spital, vi se va injecta o solutie salina in vezica urinara, pentru a proteja, invelind cordonul, un cordon care iese prin vagin poate fi bagat la loc si tinut in loc de un tampon steril special, se pot administra medicamente pentru a opri travaliul, in timp ce dvs. sunteti pregatita pentru o cezariana de urgenta. Cu ingrijiri medicale prompte si adecvate, rezultatul este de obicei foarte bun.
Cauta referat |
|
Scriitori romani |
|